Pessoas que apresentam dor no peito, falta de ar, palpitações, inchaço nas pernas ou cansaço excessivo precisam entender o que é o ecocardiograma com Doppler, pois esse exame pode ser essencial para investigar doenças cardíacas, como insuficiência cardíaca, valvopatias e cardiopatias congênitas.
Compreender o que é ecocardiograma com Doppler e sua importância na prática clínica é essencial para profissionais da saúde. Este exame de imagem se consolidou como um recurso indispensável para a avaliação detalhada da estrutura e função cardíaca.
Ao integrar a análise anatômica tradicional da ecografia do coração com a tecnologia de avaliação de fluxo, o exame potencializa o diagnóstico e monitoramento de diversas condições cardiovasculares.
O que é o ecocardiograma com Doppler?
O ecocardiograma com Doppler é um exame de imagem que utiliza ultrassom para avaliar a estrutura e o funcionamento do coração, incluindo a circulação sanguínea em tempo real.
Ele é uma evolução da ecografia cardíaca tradicional ao incorporar a tecnologia de avaliação de fluxo, permitindo observar a direção e a velocidade do sangue nas cavidades cardíacas e vasos.
Como o ecocardiograma com Doppler funciona?
O exame funciona por meio da emissão de ondas de ultrassom, que são sons de alta frequência imperceptíveis ao ouvido humano. Essas ondas são transmitidas por um transdutor colocado sobre o tórax do paciente.
Ao atingirem as estruturas do coração, elas são refletidas de volta ao aparelho, que transforma esses ecos em imagem cardíaca funcional, em tempo real.
Assim, é possível visualizar o tamanho das cavidades cardíacas, a espessura das paredes, o movimento das válvulas e a contração do músculo cardíaco.
A tecnologia Doppler, acoplada ao exame, permite avaliar a circulação sanguínea no coração e dos vasos próximos.
Com base no efeito de alteração na frequência das ondas sonoras refletidas por objetos em movimento, o aparelho consegue identificar a velocidade e a direção do sangue.
Essa informação é representada por cores (azul e vermelho), facilitando a detecção de alterações como refluxos, estenoses ou turbulência na circulação, comuns em doenças cardíacas.
Leia também: Ultrassom com doppler e sem doppler: comparação técnica e benefícios
Quanto tempo demora para fazer um ecocardiograma com Doppler?
O exame leva entre 30 e 60 minutos para ser realizado, dependendo do tipo e da complexidade do caso. Exames mais simples, como o transtorácico, tendem a ser mais rápidos.
Já as versões mais detalhadas, como o transesofágico ou de estresse, podem exigir mais tempo devido à preparação, sedação ou necessidade de monitoramento contínuo.
Quais são as aplicações clínicas do ecocardiograma com Doppler?
Os profissionais podem aplicar essa modalidade para diversas finalidades, incluindo:
- Avaliar o tamanho e a espessura das paredes do coração;
- Verificar o funcionamento das válvulas cardíacas;
- Identificar sopros cardíacos;
- Detectar insuficiências ou estenoses valvulares;
- Observar a circulação sanguínea anormal, como em casos de cardiopatias congênitas;
- Avaliar a função de bombeamento do coração (fração de ejeção);
- Diagnosticar hipertensão pulmonar, coágulos ou tumores cardíacos.
Tipos de ecocardiograma com Doppler
Atualmente, temos 4 principais modalidades desse exame, entre elas:
1. Ecocardiograma transtorácico
É o tipo mais comum e não invasivo. Nele, o transdutor é posicionado sobre o tórax, permitindo a visualização das estruturas cardíacas por meio da parede torácica.
Com o recurso Doppler, a avaliação hemodinâmica com ecocardiograma analisa o fluxo de sangue no coração, identificando problemas como insuficiência ou estreitamento das válvulas, além da função de bombeamento do coração.
2. Ecocardiograma transesofágico
Neste tipo, uma sonda com transdutor é introduzida pelo esôfago, fornecendo imagens mais detalhadas, principalmente das válvulas cardíacas e das câmaras posteriores do coração.
É indicado quando o ecocardiograma transtorácico não oferece imagens suficientemente claras. O Doppler transesofágico é útil na investigação de trombos, endocardite e alterações em próteses valvulares.
3. Ecocardiograma de estresse
Esse exame combina a ecografia com o esforço físico ou uso de medicamentos que simulam o estresse cardíaco. O objetivo é avaliar o desempenho do coração em situações de sobrecarga.
O ultrassom com avaliação de circulação ajuda a identificar alterações na movimentação sanguínea e na função cardíaca que podem não estar presentes em repouso, fundamental no diagnóstico cardiovascular não invasivo de isquemia e doença arterial coronariana.
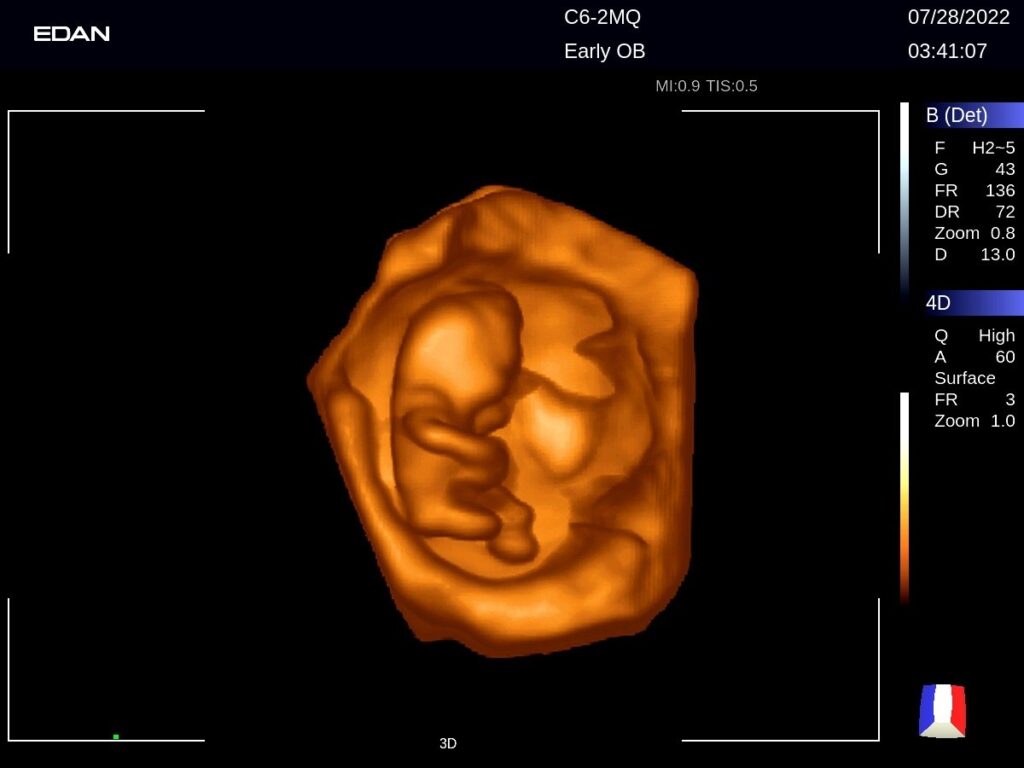
4. Ecocardiograma fetal
Realizado durante a gestação, esse tipo de ecografia utiliza o doppler fetal para avaliar a anatomia e o funcionamento do coração do feto.
O exame permite observar a circulação do sangue nas câmaras cardíacas e nos grandes vasos do bebê, auxiliando na detecção precoce de malformações congênitas. É indicado especialmente quando há suspeita de anomalias ou histórico familiar de cardiopatias.
Interpretação dos dados Doppler e parâmetros quantitativos
A interpretação dos dados envolve a análise da circulação sanguínea nas cavidades e vasos cardíacos, com base na velocidade, direção e padrão de movimento do sangue.
As imagens podem ser coloridas (ecocardiograma com Doppler colorido), espectrais (pulsado ou contínuo) ou teciduais, permitindo uma avaliação precisa da hemodinâmica cardíaca.
Alterações nos padrões normais, como fluxos retrógrados ou turbulentos, ajudam a identificar condições como regurgitação valvar, estenoses, comunicações anormais entre câmaras e outras disfunções.
Entre os principais parâmetros quantitativos analisados estão:
- Velocidade da circulação sanguínea (em m/s): permite estimar a gravidade de estenoses ou insuficiências valvulares;
- Gradientes de pressão (máximo e médio): calculados a partir da velocidade do fluxo usando a equação de Bernoulli modificada;
- Área valvar (ex: área da válvula aórtica ou mitral): estimada em casos de estenose para determinar a severidade;
- Volume de regurgitação e fração de regurgitação: usados para quantificar refluxos valvares;
- Tempo de desaceleração do fluxo mitral (DT) e tempo de relaxamento isovolumétrico (IVRT): ajudam a avaliar a função diastólica do ventrículo esquerdo;
- Índice E/e’ (razão entre velocidades do fluxo mitral e do Doppler tecidual): importante na estimativa da pressão de enchimento do ventrículo esquerdo.
Vantagens do uso do Doppler em comparação a outros métodos
A principal vantagem é que ele permite avaliação em tempo real do fluxo sanguíneo cardíaco. Mas não para por aí, ainda é possível contar com:
- Uma avaliação não invasiva e indolor;
- Que não utiliza radiação, sendo seguro inclusive para gestantes;
- Auxilia na quantificação de estenoses e refluxos valvares;
- Detecta alterações precoces da função cardíaca;
- Fornece dados hemodinâmicos precisos (velocidade e direção do fluxo);
- Pode ser realizado de forma rápida e acessível em ambientes ambulatoriais;
- Complementa o eco cardíaco estrutural com informações funcionais;
- Ajuda na monitorização de doenças cardíacas e resposta a tratamentos.
Quais os desafios técnicos?
Um dos principais desafios é a dependência da janela acústica, que pode ser limitada em pacientes com obesidade, doenças pulmonares ou deformidades torácicas, dificultando a visualização adequada das estruturas cardíacas.
Além disso, a interpretação dos dados requer experiência e conhecimento técnico especializado, pois os resultados podem ser influenciados por fatores como:
- O ângulo de insonação (entre o feixe de ultrassom e o fluxo sanguíneo);
- Artefatos de imagem;
- Movimentação do paciente;
- Variabilidade na técnica de aquisição.
A realização de avaliações mais complexas, como a transesofágica ou de estresse, também demanda maior preparo, equipamentos adequados e, em alguns casos, suporte anestésico ou cardiológico.
Após detalhar o que é ecocardiograma com Doppler, é necessário salientar a importância da precisão e a confiabilidade dos resultados, que dependem diretamente da qualidade do equipamento utilizado.
Para que o exame possa oferecer imagens nítidas, dados hemodinâmicos precisos e permitir diagnósticos seguros, os aparelhos devem ser tecnologicamente avançados, calibrados regularmente e certificados por órgãos reguladores competentes.
O Ultrassom estacionário Acclarix LX 25 EDAN é um bom exemplo, pois ele oferece tecnologia de ponta e recursos específicos para Doppler colorido avançado, alta qualidade de imagem e tecnologia de processamento que permitem registros nítidos e detalhados.
Acesse nossa loja ou fale com nossa equipe para mais informações!
Entenda como o ultrassom morfológico oferece uma avaliação detalhada do desenvolvimento fetal.
Quando uma anomalia surge em ≈ 1 a cada 20 gestações, o grau de detalhe do exame de imagem pode ser a diferença entre agir cedo e descobrir tarde demais.*
Enquanto a ultrassonografia obstétrica de rotina identifica em média 16 – 44 % das malformações antes da 24ª semana, a varredura morfológica – executada em protocolos de 1º e 2º trimestres – eleva essa taxa para até 93 %.
Uma análise multinacional com mais de 7 milhões de fetos concluiu que realizar dois exames direcionados (11‑14 sem e 20‑24 sem) dobra a chance de detectar anomalias maiores em comparação com apenas o ultrassom de rotina do 2º trimestre. Nesses estudos, o rastreio do 1º trimestre sozinho já alcançou 32 – 60 % de detecção em populações de baixo e alto risco, respectivamente, destacando o ganho de começar cedo.
Esse salto de sensibilidade tem repercussões diretas: diagnósticos intraútero permitem planejar intervenções, definir local de parto e reduzir morbidade neonatal associada a malformações cardíacas, renais ou do SNC – responsáveis por parte expressiva da mortalidade perinatal (prevalência global de anomalias congênitas: 3 – 5 %).
Saber a diferença entre esses dois exames é importante para compreender os momentos em que devem ser realizados e o que cada um é capaz de identificar.
Ultrassonografia obstétrica comum: o básico do acompanhamento pré-natal
A ultrassonografia obstétrica comum é realizada de forma rotineira ao longo da gestação, com o objetivo de acompanhar o desenvolvimento do bebê e verificar aspectos gerais da gravidez. Esse exame pode ser feito em diversos momentos da gestação e serve para:
- Confirmar a idade gestacional;
- Avaliar a vitalidade fetal;
- Medir o crescimento e peso estimado do bebê;
- Verificar a quantidade de líquido amniótico;
- Observar a posição da placenta;
- Detectar batimentos cardíacos.
É um exame simples, rápido e não invasivo, frequentemente realizado em consultórios e clínicas durante o pré-natal.
- Saiba mais: Quais são os tipos de ultrassom?
Ultrassom morfológico: análise detalhada da anatomia fetal
O ultrassom morfológico é um exame mais detalhado, geralmente realizado em dois momentos importantes da gestação:
- Primeiro trimestre (11 a 14 semanas): permite avaliar o risco de síndromes genéticas, como a síndrome de Down, por meio da medida da translucência nucal e outras estruturas.
- Segundo trimestre (20 a 24 semanas): conhecido como “morfológico de segundo trimestre”, é o exame mais completo da gravidez, pois avalia minuciosamente a formação anatômica do feto.
O ultrassom morfológico permite identificar malformações congênitas, avaliar o desenvolvimento dos órgãos internos (cérebro, coração, rins, coluna), membros e face, além da placenta e do cordão umbilical. Essa avaliação é crucial para um diagnóstico precoce de anomalias e para planejar intervenções, quando necessário.
Principais diferenças entre os dois exames
| Aspecto | Ultrassom Obstétrico Comum | Ultrassom Morfológico |
| Objetivo | Acompanhamento geral da gestação | Avaliação anatômica detalhada do feto |
| Momento de realização | Ao longo de toda a gravidez | Entre 11–14 e 20–24 semanas |
| Detalhamento | Básico | Alto nível de precisão e análise |
| Detecta malformações? | Limitado | Sim, com alto grau de sensibilidade |
| Tempo de duração | Cerca de 10–15 minutos | Pode durar até 40 minutos |
| Profissional especializado? | Não necessariamente | Sim, médico com treinamento específico |
Por que o ultrassom morfológico é tão importante?
Além de proporcionar maior segurança ao detectar possíveis complicações, o ultrassom morfológico contribui para decisões clínicas estratégicas, como encaminhamentos a centros especializados ou programação de partos de alto risco. Também oferece aos pais mais informações sobre o desenvolvimento do bebê, fortalecendo o vínculo e a tranquilidade durante a gestação.
Esse tipo de exame tem evoluído com a integração de tecnologias avançadas, como Doppler colorido e softwares de reconstrução em 3D, elevando ainda mais a acurácia diagnóstica.
- Leia também: Vantagens e aplicações do ultrassom portátil
Inovação em ultrassonografia: inteligência artificial e tecnologia Edan
A MA Hospitalar está preparada para acompanhar a evolução da ultrassonografia morfológica com tecnologia de ponta. A partir do segundo semestre de 2025, a inteligência artificial estará integrada aos exames morfológicos realizados com equipamentos da marca, promovendo ainda mais precisão nos diagnósticos, com recursos avançados de análise automatizada e suporte à tomada de decisão clínica.
Nossa linha de ultrassons Edan inclui modelos de alto desempenho, como o Ultrassom Estacionário Acclarix LX25, ideal para ambientes hospitalares com alta demanda, e o Ultrassom Portátil Acclarix AX2, perfeito para quem busca mobilidade sem abrir mão da qualidade de imagem. Com essas soluções, a MA Hospitalar reafirma seu compromisso em oferecer o que há de mais moderno em diagnóstico por imagem.
Exames complementares, não substitutos
A ultrassonografia obstétrica comum e o ultrassom morfológico cumprem funções diferentes e complementares. Ambos são indispensáveis no acompanhamento pré-natal, mas é o morfológico que oferece uma avaliação mais criteriosa da anatomia fetal, sendo considerado um marco essencial na rotina gestacional.
Quer garantir que sua instituição esteja equipada para oferecer os exames mais completos e precisos em obstetrícia? Fale com a nossa equipe. Temos soluções em imagem e diagnóstico que combinam tecnologia de ponta e suporte técnico especializado para transformar o cuidado materno-fetal.
O gravador de Holter é uma ferramenta essencial na avaliação cardiovascular contínua, com papel complementar ao monitor hemodinâmico.
O gravador de Holter é um dispositivo portátil que registra continuamente a atividade elétrica do coração, normalmente durante 24 horas, sendo indicado para detectar arritmias, isquemias silenciosas ou avaliar a eficácia de tratamentos. Já o monitoramento prolongado pode durar de 48 horas a até 7 dias ou mais, aumentando a sensibilidade para eventos intermitentes que podem não ocorrer em um único dia.
A escolha entre os dois depende diretamente do quadro clínico do paciente, da frequência dos sintomas e da necessidade de correlação com atividades do cotidiano.
Por que a duração faz diferença?
- Estudos comparativos mostram que, enquanto o Holter de 24h detectou arritmias em apenas 9% dos casos, o monitor por 14 dias captou até 66% dos mesmos eventos.
- Outra análise de 7 dias revelou que esse monitor identificou 34,5% de arritmias, em comparação com 19,0% do Holter de 24h — mais que o dobro.
- Em pacientes pós-AVC, o Holter de 7 dias detectou fibrilação atrial em 4% dos casos, que passaram despercebidos no primeiro dia de monitoramento.
Esses dados deixam claro que quanto mais tempo o coração é monitorado, maior a chance de detectar episódios pontuais importantes, sobretudo em quadros com sintomas esporádicos, síncopes inexplicadas, ou avaliação de risco arrítmico mais severo.
Critérios clínicos para escolha entre Holter 24h e monitoramento prolongado
- Holter 24h: mais indicado para pacientes com sintomas frequentes (como palpitações ou tonturas) que ocorrem diariamente. Também é o método padrão inicial para avaliação de arritmias suspeitas.
- Monitoramento prolongado: ideal para pacientes com sintomas esporádicos ou de difícil correlação, como síncopes inexplicadas, palpitações mensais ou avaliação de risco pós-infarto em pacientes de maior complexidade.
Além disso, o monitor hemodinâmico pode ser utilizado de forma complementar ao Holter em ambientes hospitalares, para avaliar pressão arterial, débito cardíaco e saturação de oxigênio de forma contínua e integrada ao estado clínico geral do paciente.
Gravador de Holter SE-2003 Edan: confiabilidade e precisão em alta resolução
O SE-2003 da Edan é um gravador de Holter de 3 canais com alta performance diagnóstica, projetado para capturar traçados precisos durante o monitoramento ambulatorial do paciente. Suas principais características incluem:
- Registro contínuo de até 96 horas (com opção de baterias estendidas);
- Amostragem de alta resolução de 10.000 Hz, o que permite detectar eventos rápidos e complexos;
- Software com análise automática avançada, facilitando a visualização de arritmias, pausas e variações do ritmo cardíaco;
- Design leve, compacto e ergonômico, promovendo maior conforto ao paciente e mais aderência ao exame;
- Compatibilidade com sistemas de análise e laudo integrados, otimizando a rotina clínica e a gestão dos dados.
O equipamento oferece ainda análise detalhada do segmento ST, variabilidade da frequência cardíaca (VFC), tendências e correlação com sintomas relatados pelo paciente no diário.
Importância da escolha correta para diagnóstico preciso
A decisão entre Holter 24h ou monitoramento prolongado deve considerar não apenas a frequência dos sintomas, mas também o impacto do resultado no plano terapêutico. Um gravador de Holter de alta precisão como o SE-2003 permite captar microeventos que podem passar despercebidos em modelos menos sensíveis.
Além disso, o uso de um monitor hemodinâmico em conjunto pode fornecer um panorama completo do estado cardiovascular, especialmente em pacientes críticos ou com comorbidades associadas, como hipertensão resistente ou insuficiência cardíaca.
Encontre o gravador de Holter ideal na MA Hospitalar
Na MA Hospitalar, você encontra soluções tecnológicas para diagnóstico cardiovascular com alta precisão e confiabilidade. O gravador de Holter SE-2003 da Edan é uma escolha inteligente para clínicas, hospitais e cardiologistas que priorizam dados clínicos consistentes e facilidade de uso.
Para saber mais, entre em contato ou acesse nossa loja!
Eficiência na reanimação começa com a escolha certa de equipamentos, e o cardioversor é uma das soluções mais eficazes em ambiente hospitalar.
A segurança na reanimação cardíaca é uma das maiores prioridades nas instituições de saúde. Todos os anos ocorrem mais de 350 000 paradas cardíacas fora do hospital só nos EUA; no ambiente intra‑hospitalar a incidência varia de 1,2 a 9,0 paradas por 1000 admissões, com quase 60 % dos eventos acontecendo em unidades de terapia intensiva.
Sem choque ou RCP imediatos, a probabilidade de sobrevivência cai de 7 a 10 % a cada minuto.
A eficácia do choque também depende do tipo de onda: estudos clínicos mostram que a onda bifásica precisa de menos energia (120–200 J) para restaurar o ritmo, com sucesso semelhante ou superior à monopásica de 200–360 J e menor lesão miocárdica residual.
Esses números reforçam por que a escolha do cardioversor/desfibrilador — muitas vezes integrado a um monitor multiparamétrico — é decisiva para salvar vidas.
Cardioversor e desfibrilador: qual a diferença prática?
Apesar de frequentemente usados como sinônimos, cardioversor e desfibrilador têm funções específicas:
- Cardioversores realizam choques sincronizados com o ciclo cardíaco, sendo indicados para arritmias como fibrilação atrial ou flutter.
- Desfibriladores cardíacos são usados em choques não sincronizados, comuns em casos de fibrilação ventricular ou taquicardia ventricular sem pulso.
Muitos dispositivos modernos combinam ambas as funções em um só aparelho, otimizando o uso e aumentando a eficiência da equipe médica.
Monitor multiparamétrico integrado: resposta em tempo real
Modelos que integram monitor multiparamétrico ao cardioversor proporcionam leitura contínua de sinais vitais essenciais, como:
- ECG de múltiplas derivações;
- Saturação periférica de oxigênio (SpO₂);
- Pressão arterial não invasiva (PANI);
- Frequência respiratória e temperatura.
Essa integração agiliza decisões clínicas críticas durante o atendimento à parada cardiorrespiratória ou manejo de arritmias, oferecendo uma visão completa do estado do paciente antes, durante e após o choque.
Critérios técnicos para escolher um desfibrilador cardíaco
Na hora de decidir qual cardioversor ou desfibrilador adquirir, algumas características são indispensáveis:
- Energia bifásica: proporciona choques mais eficazes com menor risco de lesão miocárdica;
- Modo automático ou manual: aparelhos com ambos permitem uso por equipes treinadas e leigas;
- Interface intuitiva: agilidade no manuseio durante emergências;
- Portabilidade: fundamental em atendimentos de urgência intra-hospitalar e transporte;
- Capacidade de gravação e impressão: importante para documentação e análise clínica;
- Compatibilidade com monitores multiparamétricos ou integração direta, como nos modelos modernos.
Recomendações da MA Hospitalar para cardioversores
A MA Hospitalar oferece soluções de alta confiabilidade em cardioversores e desfibriladores cardíacos, com destaque para modelos que integram monitor multiparamétrico e tecnologia bifásica avançada.
O cardioversor i6 da Amoul reúne 4 funções em 1 (DEA + manual + marca‑passo + monitor multiparamétrico) em apenas 5,2 kg. Oferece:
- Choques bifásicos de 1 a 360 J com carga a 200 J em < 5 s
- Tela de 7″ de alto contraste e navegação simplificada
- Monitorização completa (ECG 3/5‑derivações, SpO₂, PANI, EtCO₂ opcional)
- Modos de marca‑passo fixo e sob demanda
- Conformidade EN1789:2020 e IEC60601‑2‑4:2018
Com o i6, sua equipe dispõe de um cardioversor compacto, rápido e alinhado às diretrizes mais recentes de reanimação.
- Leia também: Guia de como usar um desfibrilador

Conclusão: segurança e precisão para salvar vidas
A escolha de um desfibrilador cardíaco com recursos de monitor multiparamétrico é um investimento estratégico que impacta diretamente os desfechos clínicos. Ao optar por equipamentos de alta performance, sua instituição estará mais preparada para responder com agilidade e segurança às situações críticas de reanimação.
Para encontrar o cardioversor ideal para sua instituição e receber suporte especializado, entre em contato com nossa equipe. Nossa missão é garantir que a tecnologia esteja a serviço da vida — com qualidade, confiança e resultados comprovados.
Entenda como a escolha do tipo de endoscópio pode impactar diretamente a precisão cirúrgica, o conforto do paciente e a eficiência dos procedimentos.
A endoscopia é um dos pilares dos procedimentos minimamente invasivos modernos. Quando o assunto é a escolha do equipamento, muitos gestores e profissionais se deparam com a dúvida: endoscópio rígido ou flexível? Entender as diferenças, aplicações e vantagens de cada modelo é essencial para tomar uma decisão estratégica que impacte a qualidade do atendimento e a performance cirúrgica.
Neste artigo, analisamos os dois tipos de endoscópios e destacamos os diferenciais do modelo rígido UHD1030 da CONMED, disponível na MA Hospitalar.
Por que escolher um endoscópio rígido em procedimentos cirúrgicos?
Os endoscópios rígidos são amplamente utilizados em especialidades como urologia, ginecologia, ortopedia e cirurgia geral. Sua estrutura fixa permite visualização direta e imagens de altíssima definição, o que é crucial em procedimentos que exigem precisão anatômica.
O modelo UHD1030 da CONMED, por exemplo, oferece:
- Alta resolução 4K Ultra HD, que permite a visualização detalhada de estruturas e tecidos;
- Óptica multicamadas, que garante excelente luminosidade e contraste mesmo em cavidades profundas;
- Diâmetro de 10 mm e comprimento de 30 cm, ideal para diversas abordagens laparoscópicas;
- Design ergonômico e durável, com corpo de aço inoxidável para máxima resistência.
Além disso, sua compatibilidade com câmeras e fontes de luz da linha CONMED assegura integração completa ao sistema cirúrgico, promovendo fluxos de trabalho otimizados.
Quando o endoscópio flexível é mais indicado?
Os endoscópios flexíveis são indicados para exames e procedimentos que exigem curvas ou acesso a estruturas delicadas, como no trato digestivo superior, vias biliares ou brônquios. Eles oferecem:
- Flexibilidade para navegação em áreas sinuosas;
- Maior conforto em procedimentos diagnósticos e terapêuticos;
- Possibilidade de inserção em canais naturais do corpo, com menor necessidade de cortes.
Contudo, os endoscópios flexíveis geralmente apresentam menor qualidade de imagem quando comparados aos rígidos, além de exigirem cuidados rigorosos na esterilização devido à sua complexidade estrutural.
Comparativo prático: rígido vs. flexível
| Característica | Endoscópio Rígido | Endoscópio Flexível |
| Imagem | Ultra HD (como o CONMED UHD1030) | Boa, mas com resolução inferior |
| Precisão cirúrgica | Alta | Moderada |
| Aplicações | Cirurgias (laparoscopia, artroscopia) | Diagnóstico e procedimentos digestivos |
| Durabilidade | Alta resistência estrutural | Mais sensível a danos e curvaturas |
| Facilidade de limpeza | Mais simples | Exige processos mais delicados |
| Custo-benefício | Alto retorno em centros cirúrgicos | Vantajoso em ambientes diagnósticos |
Dados importantes para a tomada de decisão:
Em uma avaliação comparativa de laringoscopia, o instrumento rígido foi superior em qualidade de imagem, fidelidade de cores, resolução e visibilidade de anormalidades em comparação ao flexível — em 47 vs 5 casos na maioria dos parâmetros analisados (p < 0,01).
Para laparoscopia rígida (10 mm), estudos de bench show indicaram resolução de 5,04 pares de linha/mm, superando modelos flexíveis (3,17–4,00 lp/mm), que também sofreram até 11% de perda de resolução ao serem flexionados.
Já os modelos HD rígidos apresentaram resolução superior (2,4 lp/mm vs 2,0 lp/mm), maior luminosidade e menor distorção que os modelos padrão, indicando clareza aprimorada para dissecções e identificação anatômica.
Em outra frentes, o endoscópio rígido foi mais rápido e preciso durante tarefas simuladas de sutura em modelo ex‑vivo, em comparação com modelos flexíveis utilizados em técnicas NOTES — indicando vantagem em procedimentos cirúrgicos de precisão.
Qual escolher para o centro cirúrgico?
A escolha entre um endoscópio rígido ou flexível deve considerar:
- Especialidades atendidas pelo hospital;
- Tipo de procedimentos realizados com maior frequência;
- Expectativa de durabilidade, qualidade de imagem e facilidade de manutenção;
- Infraestrutura de esterilização disponível.
Se o foco está em procedimentos cirúrgicos com necessidade de precisão e imagem de alta definição, como é o caso da laparoscopia, o investimento em um modelo como o Endoscópio Rígido UHD1030 da CONMED oferece maior retorno clínico e operacional.
Conclusão
Ambos os modelos de endoscópios têm seu papel no centro cirúrgico. No entanto, quando a exigência é por qualidade de imagem, durabilidade e performance cirúrgica, o endoscópio rígido se destaca — e o UHD1030 da CONMED, disponível na MA Hospitalar, é uma das melhores escolhas do mercado.
Quer entender qual modelo se encaixa melhor na realidade do seu centro cirúrgico? Fale com um consultor da MA Hospitalar e conheça as opções ideais para sua instituição.
O monitor fetal é uma ferramenta essencial para realizar a cardiotocografia com segurança e precisão na rotina obstétrica.
A cardiotocografia (CTG) é um exame não invasivo que permite monitorar simultaneamente os batimentos cardíacos fetais e as contrações uterinas. Utilizado principalmente no terceiro trimestre de gestação e durante o trabalho de parto, o exame tem papel estratégico na avaliação do bem-estar fetal, auxiliando na identificação precoce de sinais de sofrimento ou hipóxia.
A interpretação dos traçados obtidos por meio da cardiotocografia impacta diretamente as decisões clínicas obstétricas, como a indicação de parto imediato ou intervenções terapêuticas.
Estudos mostram que a CTG contínua é capaz de reduzir em até 50% o risco de convulsões neonatais, segundo revisão sistemática da Cochrane, embora traga um aumento na taxa de cesarianas e partos instrumentais.
A sensibilidade do exame é alta, mas sua especificidade ainda gera debates sobre o risco de intervenções desnecessárias — o que torna a correta interpretação dos traçados e o uso de tecnologias complementares fatores cruciais na tomada de decisão.
Compreender e interpretar corretamente os traçados da CTG vai muito além de técnica — é uma questão de tempo, precisão e vidas. Mas o que torna a CTG tão determinante na prática obstétrica? E como a escolha do equipamento pode impactar diretamente o cuidado com mãe e bebê? É sobre isso que vamos falar a seguir.
Impacto clínico da CTG
Uma revisão da Cochrane (2017) com mais de 37 000 partos mostrou que a CTG contínua reduz em 50 % o risco de convulsões neonatais, mas não diminuiu a mortalidade perinatal ou paralisia cerebral, além de aumentar cesarianas (RR 1,63) e partos instrumentais (RR 1,15).
(Fonte e mais detalhes: PubMed Cochrane 28157275)
A técnica STAN® (ST‑waveform analysis), que complementa a CTG, é associada a redução de acidoses metabólicas e partos instrumentais, além de melhores desfechos neonatais.
(Fonte e mais detalhes: PubMed 17877671)
Tecnologia e interpretação na CTG: mais do que leitura visual
Alta taxa de falso-positivos
A CTG contínua é sensível, mas sua especificidade limitada pode levar a um número significativo de intervenções desnecessárias — estimativas apontam 60% de falsos positivos nos traçados alterados.
Inter- e intra-observer variáveis
A interpretação manual dos traçados mostra grande variabilidade entre avaliadores, com concordâncias que podem ficar entre 64% e 98%, indicando inconsistência mesmo entre profissionais treinados.
Como funciona a leitura dos traçados na cardiotocografia
A leitura da CTG é baseada na análise simultânea de:
- Frequência cardíaca fetal basal (FCF);
- Variabilidade da FCF;
- Acelerações e desacelerações;
- Padrão das contrações uterinas.
Esses parâmetros são registrados em um gráfico contínuo, permitindo identificar alterações compatíveis com sofrimento fetal, bradicardias, taquicardias ou ausência de variabilidade — fatores críticos para decisões urgentes durante o parto.
Monitor Fetal Cardiotocógrafo F3 Edan: confiança nos dados e eficiência clínica
Entre os principais equipamentos disponíveis no mercado, o Monitor Fetal Cardiotocógrafo F3 Edan se destaca como uma solução confiável, acessível e com alto desempenho para o monitoramento fetal.
Principais diferenciais do modelo F3:
- Medições simultâneas de FCF e contrações uterinas, com impressão térmica de alta resolução dos traçados;
- Tecnologia de autocorrelação para detecção de batimentos fetais com maior precisão;
- Alarmes visuais e sonoros configuráveis, aumentando a segurança durante o exame;
- Interface intuitiva e portátil, ideal tanto para uso hospitalar quanto ambulatorial;
- Possibilidade de conectar múltiplos sensores para atender diferentes perfis de pacientes;
- Tela colorida dobrável de 5,6” com ângulo ajustável, facilitando a visualização em tempo real dos traçados.
O modelo da Edan é amplamente utilizado em maternidades, centros obstétricos e consultórios que desejam aliar praticidade, portabilidade e confiabilidade diagnóstica.
Monitor Fetal Materno F6 Express Gemelar: Inovação e Precisão para Monitoramento Avançado
O Monitor Fetal Materno F6 Express da Edan representa um avanço significativo em tecnologia de monitoramento fetal, oferecendo uma solução robusta e versátil para profissionais da saúde obstétrica. Combinando eficiência clínica com facilidade de uso, o modelo F6 destaca-se por suas características inovadoras e adaptáveis às necessidades variadas de pacientes.
Principais diferenciais do modelo F6:
- Monitoramento Gemelar Avançado: Capacidade de monitorar dois fetos simultaneamente, proporcionando informações precisas e detalhadas para gestações múltiplas.
- Tecnologia Avançada de Detecção: Utiliza autocorrelação para uma detecção precisa dos batimentos cardíacos fetais, garantindo maior confiabilidade nos resultados.
- Interface Intuitiva e Ergonômica: Equipado com uma tela touch screen de alta definição, o F6 oferece uma interface intuitiva que facilita a operação tanto em ambientes hospitalares quanto ambulatoriais.
- Configurações Personalizáveis de Alarme: Alarmes visuais e sonoros configuráveis aumentam a segurança durante o monitoramento, alertando para variações críticas nos sinais vitais fetais.
- Portabilidade e Versatilidade: Design compacto e leve, ideal para mobilidade entre diferentes áreas clínicas, garantindo flexibilidade no uso diário.
- Conectividade Avançada: Possibilidade de conectar múltiplos sensores e dispositivos externos, adaptando-se às diferentes condições e necessidades dos pacientes.
O Monitor Fetal Materno F6 Express é a escolha ideal para instituições que buscam excelência no cuidado obstétrico, combinando inovação tecnológica com precisão diagnóstica para um monitoramento fetal avançado e confiável.
Decisões clínicas guiadas por dados objetivos
A cardiotocografia, quando realizada com um monitor fetal de alta precisão, auxilia os profissionais de saúde a:
- Avaliar a reserva fetal durante contrações;
- Indicar a necessidade de intervenções obstétricas (como cesárea de urgência);
- Monitorar gestantes de alto risco com patologias como diabetes, hipertensão ou restrição de crescimento intrauterino (RCIU);
- Realizar um acompanhamento seguro em partos induzidos ou com uso de ocitocina.
A interpretação rápida e eficaz dos traçados reduz o risco de complicações perinatais e contribui para melhores desfechos neonatais.
Precisão e cuidado humanizado caminham juntos
O uso da cardiotocografia vai além do monitoramento técnico: é uma ferramenta de cuidado integral. Garantir dados confiáveis permite que a equipe obstétrica tome decisões assertivas, promovendo uma assistência mais segura tanto para a gestante quanto para o bebê.
Equipamentos de cardiotocografia é na MA Hospitalar
Na MA Hospitalar, você encontra os melhores modelos de monitores fetais com tecnologia de ponta e suporte técnico especializado. Ideal para clínicas, maternidades e hospitais que buscam elevar a qualidade do atendimento obstétrico. Fale conosco para mais informações!
Definir qual o melhor oxímetro de dedo ou pulso é essencial para profissionais da saúde que buscam precisão e praticidade no monitoramento da oxigenação, garantindo decisões clínicas seguras e adequadas às necessidades de cada paciente. Estudos evidenciam que o uso correto desses dispositivos reduz significativamente os riscos relacionados à hipóxia.
Na rotina clínica, uma dúvida frequente é: qual o melhor oxímetro de dedo ou pulso para monitorar a saturação de oxigênio e a frequência cardíaca com precisão e segurança?
Com a variedade de modelos disponíveis, é preciso entender as diferenças técnicas, vantagens e limitações de cada tipo para assegurar um monitoramento eficaz e contribuir para a tomada de decisão no cuidado com o paciente.
O que é um oxímetro?
Um oxímetro é um dispositivo usado para medir de forma não invasiva a saturação de oxigênio no sangue (SpO₂) e, em muitos casos, também a frequência cardíaca.
Ele é especialmente útil para monitorar pacientes com doenças respiratórias ou cardíacas, atletas em treinamento de alto desempenho ou qualquer pessoa que precise acompanhar a oxigenação do sangue.
Como funciona um aparelho de oximetria?
O aparelho de oximetria funciona com base em princípios de fotometria, utilizando a emissão e detecção de luz para medir a saturação de oxigênio no sangue (SpO₂). Ele emite luzes em dois comprimentos de onda — vermelho e infravermelho — através de regiões finas do corpo, como a ponta do dedo ou o lóbulo da orelha.
A hemoglobina oxigenada e a desoxigenada absorvem essas luzes de maneira distinta. O sensor óptico capta a quantidade de luz que atravessa os tecidos e, com isso, o dispositivo calcula a porcentagem de oxigênio ligada à hemoglobina, informando a saturação periférica de oxigênio.
Diferença entre oxímetro de pulso e de dedo
O aparelho de oximetria de pulso mede, de forma não invasiva, a saturação de oxigênio no sangue e a frequência cardíaca, utilizando o mesmo princípio de emissão de luzes. Tradicionalmente usado em hospitais, esse equipamento permite monitoramento contínuo e pode ser fixado em diferentes partes do corpo.
Já o oxímetro de dedo é uma versão compacta e portátil do aparelho de oximetria, projetada para encaixar diretamente na ponta do dedo. Ideal para uso rápido e domiciliar, oferece praticidade e resultados instantâneos, mantendo a precisão do método.
Quais são as vantagens de cada tipo?
O equipamento que realiza a medição pelo dedo traz vantagens significativas, sendo elas:
- Portátil e leve;
- Fácil de usar, com leitura rápida;
- Ideal para uso doméstico;
- Custo acessível;
- Funciona com pilhas, sem necessidade de fios;
- Exibe SpO₂ e frequência cardíaca em segundos.
Por outro lado, as vantagens do medidor de pulso são:
- Monitoramento contínuo;
- Pode ser usado em diferentes partes do corpo (dedo, orelha, pé);
- Maior precisão em ambientes controlados;
- Integrado a monitores multiparamétricos em hospitais;
- Ideal para pacientes em estado crítico ou durante cirurgias;
- Pode armazenar e registrar dados por mais tempo.
Qual o melhor: oxímetro de dedo ou pulso?
A escolha do melhor aparelho de oximetria depende da finalidade de uso. O oxímetro de dedo é ideal para uso doméstico e medições pontuais, pois é compacto, portátil e muito simples de utilizar no dia a dia.
Já o modelo de pulso tradicional é mais robusto e indicado para monitoramento contínuo, sendo amplamente utilizado em hospitais, UTIs e durante procedimentos cirúrgicos, onde o acompanhamento constante da saturação de oxigênio e frequência cardíaca é essencial.
Recomendações para anestesiologistas e gestores
Os anestesiologistas devem considerar os seguintes quesitos:
- Preferir equipamentos de alta precisão, com capacidade de leitura contínua e alarme para quedas de SpO₂ e alterações na frequência cardíaca;
- Utilizar modelos que possam ser integrados a monitores multiparamétricos, facilitando o acompanhamento de múltiplos sinais vitais em tempo real;
- Em cirurgias com risco de hipoxemia, optar por aparelhos com resposta rápida e sensor de alta sensibilidade, mesmo em pacientes com perfusão periférica reduzida;
- Considerar sensores alternativos (como de testa ou orelha) para pacientes com hipotermia ou vasoconstrição periférica;
- Verificar se o dispositivo possui certificações da Anvisa e padrões internacionais (como ISO e FDA), garantindo segurança e confiabilidade dos oxímetros.
Para os gestores hospitalares, é recomendável:
- Investir em aparelho de oximetria para o pulso, com grau hospitalar e possibilidade de monitoramento contínuo;
- Optar pelos equipamentos que vêm com alarmes visuais/auditivos e conectividade com sistemas de gestão hospitalares;
- Priorizar modelos com fácil manutenção, boa durabilidade e disponibilidade de peças e assistência técnica no Brasil;
- Ter uma variedade de sensores (adulto, pediátrico, neonatal) para atender diferentes perfis de pacientes;
- Considerar a aquisição de aparelhos de oximetria portáteis para apoio a equipes de emergência, UTI móvel e centro cirúrgico;
- Avalie contratos com fornecedores que ofereçam treinamento, calibração periódica e suporte técnico, visando reduzir falhas operacionais.
Leia também: Como otimizar e aplicar as melhores práticas na gestão de UTI?
Estudos clínicos e evidências científicas
De acordo com a American Society of Anesthesiologists (ASA), o uso do oxímetro contínuo para anestesia reduz significativamente o risco de eventos adversos relacionados à hipóxia.
Uma revisão publicada no Anesthesia & Analgesia destacou que a introdução da oximetria de pulso rotineira em centros cirúrgicos resultou em uma redução de até 90% nos casos de dessaturação não detectada durante a anestesia.
Estudos também comprovam que a oximetria é eficaz mesmo em condições clínicas desafiadoras.
Por exemplo, uma análise sistemática publicada no Journal of Clinical Monitoring and Computing avaliou a precisão do aparelho de oximetria em pacientes com baixa perfusão periférica e mostrou que os modelos hospitalares de alta qualidade mantém boa acurácia, mesmo sob condições de hipotermia ou vasoconstrição.
Além disso, durante a pandemia de COVID-19, o uso domiciliar de oxímetros de dedo se mostrou uma ferramenta valiosa para triagem e monitoramento precoce de hipoxemia silenciosa.
Como evidenciado por estudos do New England Journal of Medicine, a oximetria auxiliou na decisão de internação e na redução da mortalidade em pacientes com sintomas leves.
Essas evidências reforçam que, tanto para anestesiologistas quanto para gestores hospitalares, o investimento em oxímetros de qualidade e o uso adequado desses dispositivos são medidas baseadas em ciência, com impacto direto na segurança do paciente e nos resultados clínicos.
Como vimos, tanto o oxímetro de dedo quanto o de pulso têm papel fundamental na monitorização da oxigenação, e a escolha entre eles deve levar em conta o contexto clínico, a frequência de uso e as necessidades específicas do paciente.
Enquanto o modelo de dedo é ideal para medições rápidas e uso domiciliar, o oxímetro de pulso se destaca em ambientes hospitalares, oferecendo maior robustez, monitoramento contínuo e integração com sistemas multiparamétricos.
O Oxímetro de Pulso com Termômetro Rad-G Masimo é a escolha ideal para ambientes hospitalares e também para locais com recursos limitados. Equipado com a tecnologia Masimo SET®, clinicamente comprovada, o dispositivo oferece medições precisas mesmo em situações desafiadoras, como movimento do paciente ou baixa perfusão periférica.
Versátil, portátil e confiável, o Rad-G Masimo é uma solução inteligente para quem busca qualidade, mobilidade e segurança no monitoramento contínuo da saturação de oxigênio e da frequência cardíaca.
Acesse nossa loja para adquirir o seu. Caso precise de mais informações, entre em contato conosco! Estamos prontos para ajudar.
Saber qual a diferença de ultrassom com doppler e sem doppler é essencial para a prática médica, visto que esses equipamentos mapeiam as estruturas corporais, formando imagens anatômicas e rastreando o fluxo sanguíneo. O exame em modo B e o Doppler representam abordagens complementares, com finalidades diagnósticas bem definidas.
A ultrassonografia é um dos exames de imagem mais realizados na prática médica por ser seguro, acessível e capaz de fornecer informações importantes sobre a estrutura interna do corpo. Utilizando um aparelho de ultrassom, essa tecnologia permite a visualização em tempo real de órgãos, tecidos e vasos sanguíneos, sem exposição à radiação.
Dentro dessa tecnologia, dois recursos ganham destaque: o ultrassom modo B e o ultrassom com Doppler. Embora muitas vezes utilizados juntos, esses métodos têm funções distintas — e entender suas diferenças é essencial para a escolha adequada em cada situação clínica. Neste artigo, você confere o que muda entre eles, suas indicações e benefícios.
O que é o ultrassom sem Doppler?
O ultrassom sem Doppler, também conhecido como modo B, é uma técnica de imagem que permite visualizar as estruturas internas do corpo em tempo real, com base na emissão e recepção de ondas sonoras.
Ele fornece informações morfológicas e anatômicas, sendo amplamente utilizado em exames abdominais, obstétricos, musculoesqueléticos e de partes moles. Trata-se da forma mais convencional de ultrassonografia.
O que é o ultrassom com Doppler?
O ultrassom com Doppler é um complemento do modo B que permite avaliar o fluxo sanguíneo dentro de vasos ou órgãos.
Essa modalidade fornece dados sobre direção, velocidade e padrão da circulação, sendo fundamental em contextos vasculares, obstétricos e cardiológicos, permitindo uma análise mais completa quando há suspeita de alterações vasculares ou hemodinâmicas.
Quando é indicado usar o ultrassom com Doppler?
O uso é indicado sempre que há necessidade de avaliar o fluxo sanguíneo e a hemodinâmica vascular, incluindo casos como suspeita de trombose venosa, estenoses ou obstruções arteriais, aneurismas, insuficiência venosa, e avaliação da vascularização tumoral.
Na obstetrícia, ele é fundamental para monitorar a circulação fetal e placentária, identificando alterações que possam comprometer o desenvolvimento do bebê.
Além disso, o exame que avalia a circulação sanguínea é usado em cardiologia para analisar o fluxo intracardíaco e valvopatias, em nefrologia para avaliar as artérias renais e em transplantes para verificar a perfusão do órgão.
Também é útil para guiar procedimentos intervencionistas e para investigar inflamações ou processos que alteram a circulação local.
Leia também: Tipos de ultrassom: variedades e seus usos específicos
Qual a diferença de ultrassom com doppler e sem doppler?
A principal diferença entre esses dois métodos está no tipo de informação que oferecem. Enquanto o modo B exibe imagens das estruturas internas — como a forma e contornos de um órgão — o Doppler avalia o movimento do sangue dentro dos vasos. Ou seja:
- Ultrassom modo B: mostra imagens estáticas em tons de cinza das estruturas do corpo;
- Ultrassom com Doppler: mostra a dinâmica do sangue, indicando velocidade e direção do fluxo.
Na prática clínica, essas modalidades são frequentemente complementares. Primeiro, utiliza-se o modo B para a análise estrutural e, se necessário, o Doppler para investigar a circulação local.
Aplicações práticas do Doppler em anestesiologia e medicina intensiva
No contexto da anestesiologia e medicina intensiva, o procedimento de imagem voltado à análise vascular tem diversas aplicações práticas importantes para análise rápida e precisa do paciente, auxiliando no diagnóstico e na tomada de decisão clínica.
Anestesiologia
As aplicações do doppler na anestesia ajudam a identificar vasos com fluxo adequado para punção, melhorando o sucesso e reduzindo complicações em cateterizações arteriais e venosas centrais.
A ultrassonografia em anestesiologia também permite a avaliação do débito cardíaco, função ventricular e fluxo em grandes vasos durante cirurgias complexas ou em pacientes com instabilidade.
Quando o assunto é o diagnóstico de trombose venosa profunda, ele se mostra fundamental para excluir pacientes com risco aumentado, antes de procedimentos anestésicos.
Medicina Intensiva
A ultrassonografia com estudo hemodinâmico auxilia na análise do fluxo em artérias renais, mesentéricas e cerebrais, importante para monitorar pacientes críticos e ajustar suporte hemodinâmico.
Também é usado para avaliação rápida do estado cardíaco, detecção de insuficiência valvar, alterações do débito cardíaco e presença de derrames pericárdicos.
Em pacientes acamados ou com cateteres, o procedimento de imagem voltado à análise vascular é essencial para identificar tromboses venosas e prevenir complicações.
Quais as vantagens e limitações de cada método?
Algumas das vantagens do exame sem o doppler são:
- Imagens detalhadas da anatomia e estrutura dos órgãos e tecidos;
- Técnica simples, rápida e amplamente disponível;
- Baixo custo em relação a métodos mais avançados;
- Não invasivo e sem exposição à radiação.
Contudo, ele traz consigo limitações, como:
- Falta de avaliação do fluxo sanguíneo ou dos parâmetros hemodinâmicos;
- Pode ter baixa sensibilidade para detectar alterações funcionais;
- Imagens podem ser prejudicadas por obesidade, gás intestinal ou ossos.
Já quando o assunto são as vantagens do exame com doppler, devemos citar:
- Avaliação da circulação sanguínea em tempo real, fornecendo informações hemodinâmicas essenciais;
- Permite detectar estenoses, tromboses, insuficiências e alterações vasculares;
- Útil para monitoramento funcional de órgãos e avaliação vascular detalhada;
- Complementa a avaliação estrutural do modo B, aumentando o diagnóstico clínico.
Contudo, ele também apresenta limitações, sendo as principais:
- Exige maior habilidade técnica e experiência do operador;
- Pode ser limitado por ângulo de insonação inadequado e fluxo muito lento ou muito rápido;
- Pode ter menor qualidade de imagem em pacientes obesos ou com artefatos gasosos.
Estudos e evidências científicas que comparam os métodos (se tiver)
Diversos estudos têm comparado a eficácia da ultrassonografia em modo B e do ultrassom Doppler colorido em diferentes contextos clínicos.
Um estudo prospectivo avaliou a capacidade desses métodos na detecção de trombose venosa profunda (TVP) em membros inferiores. Para tromboses proximais, ambos os recursos apresentaram alta sensibilidade — 100% para o modo B e 89% para a ultrassonografia vascular com Doppler —, além de especificidade elevada (100% para o modo B e 98% para o Doppler).
Já no caso das tromboses distais, o modo B demonstrou desempenho superior, com sensibilidade de 95%, enquanto o Doppler alcançou 76%.
Outro estudo analisou a aplicação da ultrassonografia em modo B, Doppler colorido e elastografia de deformação axial na avaliação de tendinopatia do tendão de Aquiles. Nesse cenário, a elastografia apresentou a maior acurácia diagnóstica (94,7%), seguida pela ultrassonografia em modo B, que também se mostrou um recurso confiável para o diagnóstico dessa condição.
De todo modo, entender qual a diferença de ultrassom com doppler e sem doppler é fundamental para fornecer os cuidados necessários para cada paciente. A escolha entre os métodos deve ser baseada na questão clínica específica, e muitas vezes, a combinação de ambos oferece uma avaliação mais abrangente e precisa.
Entre os modelos de destaque, o Portátil Acclarix AX 2 EDAN se destaca pela compactação e excelente qualidade de imagem. Com modo B aprimorado e Doppler colorido otimizado, oferece o melhor de dois mundos, proporcionando ótima definição e detecção precisa do fluxo sanguíneo.
Já para quem busca uma solução mais robusta e completa, o Ultrassom Estacionário Acclarix LX 25 EDAN é uma excelente escolha, reunindo alta performance em imagem e recursos avançados para diagnósticos detalhados em clínicas e hospitais.
Sua bateria dupla permite mais de duas horas de uso contínuo, e a interface com tela sensível ao toque garante operação intuitiva. Acesse nossa loja ou entre em contato para mais detalhes!
O oftalmoscópio é uma ferramenta essencial para diagnósticos oculares precisos e seguros desde o primeiro atendimento.
A acurácia no diagnóstico clínico depende, em grande parte, da qualidade dos instrumentos utilizados na avaliação inicial do paciente. No contexto da saúde ocular e neurológica, o exame de fundo de olho é uma das ferramentas mais valiosas para detectar precocemente alterações sistêmicas e oftalmológicas que, muitas vezes, ainda não apresentam sintomas visíveis.
Estudos indicam que cerca de 93 milhões de pessoas no mundo convivem com retinopatia diabética (DR), sendo 17 milhões com forma proliferativa e 21 milhões com edema macular, condições que oferecem risco significativo de perda visual (Leasher et al., The Lancet Global Health, 2016).
Nos Estados Unidos, dados do CDC apontam que 26,4% dos 37,3 milhões de diabéticos apresentam algum grau de DR — ou seja, mais de 9,6 milhões de pessoas — e cerca de 5% estão em estágio avançado (CDC Vision Health Initiative, 2022).
A prevalência é especialmente alta entre pacientes com diabetes tipo 1 (até 77%) e atinge 25% dos portadores de tipo 2, com riscos significativamente maiores após 10 anos de diagnóstico e com o controle glicêmico deficiente (Yau et al., Diabetes Care, 2012).
A retinopatia hipertensiva, por outro lado, pode afetar de 3% a 14% dos adultos acima de 40 anos, mesmo sem histórico conhecido de hipertensão — sendo, em muitos casos, a primeira pista visual de uma condição sistêmica subdiagnosticada (Wong & Mitchell, The Lancet, 2007).
Diagnósticos Neurológicos
A observação do fundo de olho também desempenha papel essencial em diagnósticos neurológicos. Alterações como edema de papila, paleamento óptico, sinais de hipertensão intracraniana e oclusões vasculares são visíveis apenas com um exame oftalmoscópico bem executado — e muitas vezes representam urgências clínicas. Esses achados, no entanto, podem ser sutis e de difícil visualização com equipamentos antigos, de baixa resolução ou iluminação inadequada.
Em contrapartida, tecnologias recentes têm elevado o padrão do exame físico com melhorias como LEDs de alta intensidade, filtros polarizadores, ajustes de foco múltiplos e maior portabilidade — recursos que aumentam a confiabilidade diagnóstica, especialmente em atendimentos de triagem, atenção básica e visitas domiciliares.
Investir em um oftalmoscópio de alta performance, portanto, é uma decisão clínica estratégica — que impacta diretamente a segurança do paciente e a eficácia na condução diagnóstica.
A seguir, exploramos os diferenciais práticos dos modelos modernos e apresentamos uma solução de destaque: o Pocket Plus LED Welch Allyn, disponível na MA Hospitalar.
Alta performance na prática: por que investir em um oftalmoscópio moderno?
Com a evolução da tecnologia médica, os oftalmoscópios modernos passaram a oferecer mais que iluminação. Modelos de alta performance garantem:
- Maior nitidez e brilho na visualização do fundo de olho;
- Ajustes finos para diferentes necessidades clínicas e perfis de paciente;
- Portabilidade para uso em consultórios, enfermarias ou visitas domiciliares;
- Confiabilidade nos diagnósticos, reduzindo margem de erro.
A escolha do equipamento correto impacta diretamente a tomada de decisão clínica e a segurança do paciente.
Destaque em eficiência: Oftalmoscópio Pocket Plus LED Welch Allyn
Entre os modelos de destaque, o Oftalmoscópio Pocket Plus LED Welch Allyn — disponível na MA Hospitalar — é um excelente exemplo de tecnologia portátil com qualidade premium.
Principais diferenciais do Pocket Plus LED:
- Iluminação LED SureColor™: Tecnologia exclusiva que proporciona uma reprodução fiel das cores e contraste superior, sem distorções visuais. Ideal para observação precisa dos detalhes da retina e nervo óptico.
- Design compacto e robusto: Leve, resistente e prático para transporte, o que o torna ideal para atendimentos em campo ou em múltiplas salas clínicas.
- Eficiência energética: Até 20 vezes mais vida útil da lâmpada em comparação com os modelos convencionais com halógena.
- Sistema de filtro polarizador cruzado: Minimiza os reflexos da córnea, otimizando a visualização de estruturas internas.
- Foco ajustável com 6 lentes: Versatilidade para atender pacientes com diferentes condições visuais.
Essa combinação de inovação, portabilidade e durabilidade faz do Pocket Plus uma escolha estratégica para clínicas, consultórios e unidades hospitalares.
Impactos práticos no atendimento clínico
O uso de um oftalmoscópio de alta qualidade reduz o tempo de exame, aumenta a taxa de identificação de alterações e promove diagnósticos precoces — o que é essencial, por exemplo, em casos de edema de papila ou sinais iniciais de retinopatia.
Além disso, profissionais que atuam em ambientes com recursos limitados, como unidades de atenção básica ou hospitais de campanha, se beneficiam da confiabilidade de um equipamento compacto, sem abrir mão da qualidade.
Conclusão: tecnologia portátil a favor da excelência clínica
O oftalmoscópio é mais que um item de apoio – ele é essencial para diagnósticos precoces e seguros. Equipamentos como o Pocket Plus LED Welch Allyn representam o que há de melhor em eficiência, portabilidade e durabilidade, e são excelentes investimentos para instituições comprometidas com a excelência na atenção à saúde ocular e sistêmica.
Conheça as soluções da MA Hospitalar para sua instituição
A MA Hospitalar oferece os melhores modelos de oftalmoscópio com tecnologia de ponta, suporte técnico especializado e envio rápido para todo o Brasil. Visite a loja online e escolha o equipamento ideal para garantir precisão e confiança em seus atendimentos. Ou fale conosco para mais informações!
A utilização adequada do monitor fetal é determinante para prevenir erros diagnósticos e garantir segurança na assistência obstétrica.
O papel da monitorização fetal na obstetrícia moderna
A monitorização fetal é um dos principais pilares da vigilância obstétrica, especialmente durante o trabalho de parto e em gestações de risco. Ela permite avaliar o bem-estar fetal em tempo real, analisando a frequência cardíaca do bebê e as contrações uterinas da mãe.
Entretanto, erros na interpretação dos traçados ou na aplicação inadequada dos protocolos podem levar a condutas equivocadas, intervenções desnecessárias ou atrasos na identificação de sofrimento fetal.
Segundo um estudo publicado no International Journal of Gynecology & Obstetrics, a interpretação incorreta da cardiotocografia está entre os principais fatores associados a eventos adversos em partos hospitalares, reforçando a importância de treinamento contínuo e padronização de protocolos.
Além disso, de acordo com uma revisão publicada na BMJ Open, cerca de 30% das cesáreas de emergência poderiam ser evitadas com uma interpretação mais precisa da variabilidade da frequência cardíaca fetal.
Importância da variabilidade da frequência cardíaca fetal e interpretação adequada
A correta interpretação da variabilidade da frequência cardíaca fetal (FCF) é uma das etapas mais críticas da monitorização durante o trabalho de parto. De acordo com as diretrizes da FIGO (International Federation of Gynecology and Obstetrics), uma avaliação eficaz depende da análise de parâmetros como linha de base, variabilidade, acelerações e desacelerações, além da correlação clínica com o estado materno-fetal.
Complementando esse cenário, um estudo mais recente publicado na BJOG: An International Journal of Obstetrics & Gynaecology alerta que padrões aumentados de variabilidade — como os tipos “zigzag” ou “saltatório” — podem estar associados a hipóxia fetal precoce e maior risco de acidemia ao nascimento. Reconhecer esses sinais pode ser determinante para prevenir desfechos adversos e garantir uma intervenção oportuna.
Por isso, investir em tecnologias confiáveis e em treinamento contínuo da equipe multiprofissional é essencial para a tomada de decisões clínicas seguras e baseadas em evidências.
Monitor fetal cardiotocógrafo: tecnologia aliada à precisão clínica
O monitor fetal cardiotocógrafo é o principal equipamento utilizado para realizar a cardiotocografia — exame que monitora simultaneamente os batimentos cardíacos do feto (FCF) e a atividade uterina da gestante.
Modelos modernos oferecem funcionalidades como:
- Registro simultâneo de FCF e contrações uterinas em tempo real;
- Impressão de traçados gráficos para análise e documentação;
- Alarmes visuais e sonoros em caso de bradicardia ou taquicardia fetal;
- Interface digital com conexão a sistemas de prontuário eletrônico (HIS/EMR).
O uso do cardiotocógrafo permite detectar precocemente alterações na variabilidade da frequência cardíaca fetal, desacelerações prolongadas, taquissistolia e outros padrões indicativos de sofrimento fetal — reduzindo significativamente os riscos para o bebê e para a mãe.
Erros mais comuns na monitorização fetal e como evitá-los
A precisão da monitorização fetal não depende apenas do equipamento, mas também da formação da equipe e da adesão aos protocolos obstétricos atualizados. Os principais erros incluem:
- Má colocação dos sensores, gerando traçados falsamente alterados;
- Falta de calibração do equipamento;
- Sub Interpretação de desacelerações variáveis como padrões benignos;
- Ausência de correlação clínica com o estado materno-fetal;
- Desconhecimento das diretrizes de interpretação da FIGO (Federação Internacional de Ginecologia e Obstetrícia).
Para evitar esses erros, é fundamental:
- Garantir capacitação periódica da equipe obstétrica;
- Seguir protocolos institucionais baseados em diretrizes nacionais e internacionais;
- Manter equipamentos calibrados e com manutenção preventiva em dia;
- Documentar todos os registros de cardiotocografia de forma padronizada.
Protocolos e boas práticas recomendadas
Segundo a FIGO, a interpretação correta da cardiotocografia depende da análise de cinco elementos principais:
- Linha de base da FCF (normal entre 110–160 bpm);
- Variabilidade (moderada = saudável);
- Presença de acelerações (sinal positivo);
- Tipos de desacelerações (precoces, tardias ou variáveis);
- Padrão de contrações uterinas.
Além disso, as boas práticas recomendam:
- Monitorar continuamente em partos induzidos, pacientes com comorbidades ou uso de ocitocina;
- Avaliar a variabilidade fetal com base em registros de pelo menos 20 minutos;
- Comunicar imediatamente qualquer padrão suspeito à equipe médica;
- Utilizar a cardiotocografia como ferramenta de apoio à decisão — nunca isoladamente.
Tecnologia EDAN: monitores fetais que elevam o padrão de monitorização
Entre os modelos mais utilizados em maternidades, clínicas e centros obstétricos, destacam-se os monitores fetais EDAN F3 e F6 Express.
O EDAN F3 é compacto, intuitivo e ideal para ambientes com alta rotatividade de pacientes, oferecendo leitura precisa da frequência cardíaca fetal e das contrações com fácil visualização dos traçados.
Já o EDAN F6 Express combina robustez e funcionalidades avançadas, como conectividade com prontuários eletrônicos e memória interna para armazenamento de exames, sendo ideal para instituições que demandam maior integração tecnológica.
Ambos os modelos aliam precisão diagnóstica à praticidade de uso, reforçando a segurança clínica em diferentes níveis de complexidade assistencial.
A MA Hospitalar apoia sua equipe com soluções em monitorização fetal de alta performance.
Conclusão: monitor fetal como aliado na segurança obstétrica
O uso adequado do monitor fetal cardiotocógrafo, aliado à capacitação técnica da equipe e à aplicação de protocolos clínicos bem definidos, é fundamental para reduzir riscos e garantir uma assistência obstétrica mais segura, baseada em dados objetivos e condutas embasadas.
A tecnologia certa, nas mãos de profissionais preparados, pode transformar desfechos e preservar vidas em cada batimento fetal monitorado.
Quer saber mais sobre os melhores modelos de monitor fetal cardiotocógrafo para sua instituição? Fale com a MA Hospitalar e conte com tecnologia confiável, suporte técnico e equipamentos certificados para elevar o padrão da assistência obstétrica. Acesse nossa loja e conheça os produtos!
O oxímetro de pulso realiza a análise espectrofotométrica da saturação arterial de oxigênio (SpO2) e frequência cardíaca por meio de emissores e detectores de luz infravermelha e vermelha. É fundamental para monitoramento contínuo, fornecendo dados precisos em tempo real para avaliação hemodinâmica.
O oxímetro de pulso é um dos dispositivos médicos mais importantes para o monitoramento hemodinâmico de pacientes. Sua versão moderna foi desenvolvida pelo engenheiro japonês Takuo Aoyagi, que apresentou o aparelho ao mundo em 1974.
Esse evento representou um marco no avanço da monitorização não invasiva da oxigenação sanguínea. Desde então, o dispositivo evoluiu. Hoje, ele é considerado indispensável nas áreas de anestesiologia, emergência e cuidados intensivos.
Neste artigo, explicaremos como funciona o oxímetro de pulso, como interpretar seus resultados e quais os cuidados necessários para garantir seu bom funcionamento.
O que é um oxímetro de pulso?
O oxímetro de pulso é um equipamento médico que mede a saturação de oxigênio (SpO2) no sangue e a frequência cardíaca do paciente de forma não invasiva. Esse aparelho permite o monitoramento contínuo da oxigenação sanguínea em pacientes adultos, pediátricos e neonatais.
Quando usado corretamente e em condições adequadas, ele oferece uma leitura precisa, com margem de erro geralmente em torno de 2%. No entanto, essa variação é pequena o suficiente para que as decisões clínicas baseadas nesses valores sejam seguras e eficazes.
Como funciona o oxímetro de pulso?
O funcionamento do oxímetro é baseado em uma técnica conhecida como fotopletismografia, que combina espectrofotometria e análise do pulso arterial.
Para isso, o dispositivo emite dois feixes de luz, um vermelho e outro infravermelho, que atravessam o tecido vascularizado. Esses feixes são emitidos de um lado do sensor e captados do outro, onde um fotossensor mede a quantidade de luz transmitida através do sangue.
A diferença no padrão de absorção dessas luzes pela oxi-hemoglobina (HbO2) e pela desoxi-hemoglobina (Hb) possibilita o cálculo preciso da quantidade de oxigênio no sangue.
A luz vermelha é mais absorvida pela desoxi-hemoglobina, enquanto a luz infravermelha é absorvida pela oxi-hemoglobina. Analisando essa absorção, o aparelho calcula a porcentagem de oxigênio presente nas células vermelhas do sangue.
Ele também pode ser utilizado para ler a frequência cardíaca (pulso). Isso porque a pulsação do paciente gera uma variação no fluxo sanguíneo nas artérias.
O dispositivo usa essa informação para gerar um sinal de frequência de pulso, também conhecido como forma de onda pletismográfica.
Um microprocessador interno é responsável por converter esses dados ópticos brutos nos valores percentuais de SpO2 e batimentos por minuto, que aparecem no display do equipamento.
Quais são os componentes principais do oxímetro de pulso?
Para entender como funciona o oxímetro de pulso, também é importante conhecer os componentes que integram sua estrutura. O núcleo do sistema é formado por sensores ópticos, que incluem dois LEDs emissores de luz, e um sensor fotossensível.
Um microprocessador analisa os sinais luminosos gerados por esses componentes e um conversor analógico-digital (ADC) de alta precisão transforma esses sinais brutos em dados digitais processáveis. Os resultados são exibidos em tempo real no display LCD ou LED.
Para garantir a portabilidade, a maioria dos aparelhos é alimentada por baterias recarregáveis ou pilhas. Alguns modelos também oferecem funcionalidades adicionais, como armazenamento de dados ou transmissão para dispositivos externos.
Qual a importância da medição de SpO2?
A saturação de oxigênio (SpO2) é um dos parâmetros vitais mais importantes na avaliação clínica. Ela reflete a eficiência com que o oxigênio está sendo transportado pelo sangue para os tecidos. Esse indicador é medido pelo oxímetro de pulso e expresso em porcentagem.
O resultado dessa análise indica a quantidade de moléculas de hemoglobina ligadas ao oxigênio (oxi-hemoglobina) em relação ao total disponível no sangue arterial. Essa medição é importante para monitorar a saúde respiratória e cardiovascular, ajudando a identificar condições como hipóxia.
Ela também auxilia na avaliação da resposta do paciente a tratamentos como oxigenoterapia, ventilação mecânica ou uso de medicamentos que afetam a respiração.
Como interpretar os resultados mostrados pelo oxímetro?
A interpretação dos resultados exibidos deve ser baseada nos valores de referência de saturação de oxigênio. Uma saturação superior a 95% é considerada normal, indicando que o sangue está sendo adequadamente oxigenado.
Esse valor pode variar entre 93% e 95% em pessoas com condições de saúde leves, como gripe ou resfriado. Quando a saturação cai para valores inferiores a 90%, pode ser um sinal de doenças graves, como asma, pneumonia, enfisema, insuficiência cardíaca ou doenças neurológicas.
Esses valores também devem ser analisados com base no quadro clínico do paciente. Pacientes com doenças crônicas, como condições respiratórias, cardíacas ou hepáticas, podem apresentar níveis de saturação mais baixos.
Quais são os cuidados ao usar um oxímetro de pulso?
O oxímetro de pulso é um dispositivo confiável para monitorar a saturação de oxigênio, mas sua precisão depende de uma utilização adequada. Uma das orientações mais importantes é evitar medir a SpO2 e a pressão arterial do paciente no mesmo braço simultaneamente.
Isso porque a pressão exercida pelo manguito do esfigmomanômetro altera o fluxo sanguíneo, o que pode interferir na leitura da saturação de oxigênio. Outra recomendação importante é considerar o resultado exibido pelo oxímetro mais relevante do que a apresentação clínica do paciente.
Isso ficou evidente durante a pandemia de COVID-19, quando os oxímetros mostravam leituras extremamente baixas, mas os pacientes não apresentavam sintomas. Nesse caso, eles estavam sofrendo de hipóxia silenciosa, sem sinais visíveis.
O profissional de saúde também deve ter cuidado ao avaliar fumantes. O dispositivo não consegue diferenciar entre oxigênio e monóxido de carbono na corrente sanguínea.
Por isso, ele pode registrar níveis mais altos devido à presença de monóxido de carbono. Isso significa que fumantes podem ter leituras incorretas.
Nesses casos, se o paciente apresentar sinais de dificuldades respiratórias, como falta de ar ou cansaço excessivo, a recomendação é solicitar uma gasometria arterial. Ele é um exame invasivo que fornecerá dados mais precisos sobre os níveis de oxigênio e dióxido de carbono no sangue.
Além desses cuidados com o uso e a interpretação dos resultados, é importante garantir a calibração e a manutenção regular do equipamento para assegurar a precisão das leituras ao longo do tempo. Isso influência diretamente na durabilidade e eficiência.
O Oxímetro de Pulso Rad-97 da Masimo é um monitor compacto e altamente preciso, ideal para ambientes clínicos que exigem dados confiáveis em tempo real.
Com tecnologia Masimo SET®, ele mede SpO2, frequência cardíaca e índice de perfusão mesmo em condições de baixa perfusão ou movimento. É uma solução prática e avançada para o monitoramento contínuo de pacientes.
Na MA Hospitalar, você encontra os melhores oxímetros de pulso do mercado, com tecnologia de ponta e suporte especializado para te ajudar a oferecer o que há de melhor aos seus pacientes.
O modelo portátil EDAN é uma solução prática e precisa. Com tela LCD clara e de fácil leitura, o dispositivo exibe em tempo real os parâmetros vitais, incluindo curva pletismográfica e gráficos de tendência.
Seu design leve e portátil, aliado à longa autonomia, o torna ideal para uso hospitalar e domiciliar. Além disso, conta com alarmes configuráveis, armazenamento de até 300 horas de dados e compatibilidade com sensores.
Entre em contato com nossa equipe ou acesse nossa loja virtual e conheça os produtos!
O uso do doppler fetal permite identificar precocemente alterações no bem-estar fetal, tornando-se um aliado essencial na prevenção de riscos gestacionais.
A importância do monitoramento fetal na gestação moderna
A tecnologia tem desempenhado um papel cada vez mais importante na transformação do cuidado pré-natal, oferecendo ferramentas que aliam precisão diagnóstica, acessibilidade e segurança. Entre essas inovações, o doppler fetal se destaca como um recurso essencial para monitorar a saúde do bebê ainda no útero, contribuindo para uma gestação mais tranquila e bem acompanhada.
Segundo dados de 2022 da Organização Mundial da Saúde (OMS), aproximadamente 2,3 milhões de bebês morrem nos primeiros 28 dias de vida, representando cerca de 47% de todas as mortes infantis abaixo de 5 anos.
Além disso, estima-se que 2,6 milhões de bebês sejam natimortos anualmente. Esses números alarmantes evidenciam a necessidade urgente de estratégias eficazes para monitorar e proteger a saúde fetal desde as primeiras semanas de gestação.
Neste contexto, o doppler fetal surge como uma ferramenta essencial, permitindo a detecção precoce de alterações no bem-estar fetal e contribuindo para a redução de complicações gestacionais.
Este artigo explora como o uso do doppler fetal, especialmente em sua versão portátil, tem transformado o cuidado pré-natal, ampliando o acesso à tecnologia e melhorando os desfechos materno-fetais.
Esse equipamento permite a ausculta e avaliação do fluxo sanguíneo fetal, além de identificar precocemente sinais de sofrimento ou desenvolvimento anormal, contribuindo para decisões clínicas mais seguras e personalizadas.
Doppler fetal portátil: mobilidade aliada à precisão diagnóstica
O doppler fetal portátil transformou o cuidado pré-natal ao permitir que a avaliação fetal possa ser feita com agilidade, tanto em consultórios quanto em atendimentos domiciliares ou regiões de difícil acesso.
Entre os principais benefícios do modelo portátil, destacam-se:
- Facilidade de uso e design leve, ideal para equipes multidisciplinares;
- Alta sensibilidade para detecção de batimentos cardíacos a partir da 10ª a 12ª semana de gestação;
- Monitoramento não invasivo, indolor e rápido;
- Maior autonomia para profissionais de enfermagem obstétrica e assistência em áreas remotas.
Esse tipo de equipamento amplia a cobertura do pré-natal, facilita o rastreamento de anormalidades e fortalece a humanização do cuidado.
Detector fetal: primeiros sinais que fazem a diferença
O detector fetal é o dispositivo que capta, por meio do efeito doppler, o som do coração do bebê. Ele atua como um sensor de segurança para a mãe e o profissional de saúde, sendo utilizado para:
- Confirmar a presença de batimentos cardíacos na fase inicial da gestação;
- Acompanhar o bem-estar fetal em gestantes de risco;
- Apoiar decisões de encaminhamento para exames complementares;
- Fortalecer o vínculo materno-fetal por meio da escuta ativa.
Além do impacto emocional positivo para as gestantes, o uso clínico adequado do detector fetal previne eventos como morte fetal intrauterina não percebida e atrasos no diagnóstico de sofrimento fetal crônico.
Doppler fetal como ferramenta de rastreio e prevenção
Diversos estudos científicos reforçam o papel fundamental do Doppler fetal na redução de riscos gestacionais, especialmente em gestações de alto risco.
Um estudo prospectivo publicado no International Journal of Reproductive Contraception, Obstetrics and Gynecology demonstrou que o índice da artéria umbilical apresenta alta sensibilidade e valor preditivo para identificar desfechos neonatais adversos, como restrição de crescimento intrauterino (RCIU) e pré-eclâmpsia.
Além disso, uma revisão sistemática com meta-análise mostrou que o uso do Doppler na artéria umbilical reduz a mortalidade perinatal em até 38%, além de diminuir intervenções como internações e cesarianas por sofrimento fetal.
Estudos observacionais também destacam que alterações nos índices Doppler da artéria umbilical e cerebral média estão associadas a piores desfechos neonatais, incluindo necessidade de internação em UTI neonatal e baixos escores de Apgar.
Já uma pesquisa brasileira realizada na Faculdade de Medicina de Ribeirão Preto apontou que características Doppler alteradas em gestantes de alto risco estão correlacionadas a desfechos perinatais adversos e maior necessidade de cesarianas por comprometimento fetal.
Esses achados consolidam o Doppler fetal como ferramenta essencial para diagnóstico precoce, prevenção e melhor manejo clínico na gestação.
Doppler fetal portátil Edan SD1: praticidade e precisão para o pré-natal
O Edan SD1 é um modelo de doppler fetal portátil que oferece alta sensibilidade a partir da 10ª semana de gestação, sendo ideal para o uso em ambientes ambulatoriais, domiciliares e regiões com acesso limitado a serviços de saúde.
Compacto e leve, o dispositivo utiliza tecnologia de doppler contínuo para auscultar com clareza os batimentos cardíacos fetais, promovendo tanto a segurança clínica quanto o fortalecimento do vínculo materno.
Embora não seja indicado para diagnósticos hemodinâmicos complexos, o Edan SD1 é uma ferramenta fundamental para triagem inicial, monitoramento de rotina e humanização do cuidado pré-natal.
Monitores fetais Edan F3 e F6 Express: avanços no monitoramento clínico fetal
Já os monitores fetais Edan F3 e F6 Express representam um avanço no acompanhamento clínico fetal, especialmente em contextos hospitalares e de alto risco.
O F3 oferece cardiotocografia em tempo real, registrando simultaneamente a frequência cardíaca fetal e as contrações uterinas, sendo ideal para uso durante o trabalho de parto e em gestações de risco.
O modelo F6 Express, por sua vez, é voltado para gestações gemelares, contando com dois transdutores de ultrassom para monitoramento simultâneo de dois fetos, além de sensores que acompanham parâmetros maternos como frequência cardíaca e pressão arterial.
Ambos os equipamentos contribuem para uma avaliação mais precisa e completa da saúde materno-fetal, sendo ferramentas essenciais para a tomada de decisões clínicas seguras e fundamentadas em evidências.
Conclusão: um pequeno aparelho que protege grandes histórias
Seja em consultórios, ambulatórios, maternidades ou atendimentos remotos, o doppler fetal portátil atua como um elo entre a tecnologia e o cuidado humanizado. Sua adoção amplia o acesso à saúde, reforça a segurança materno-fetal e reduz riscos gestacionais com precisão diagnóstica.
Descubra como a MA Hospitalar pode transformar o seu cuidado obstétrico
A MA Hospitalar oferece soluções em doppler fetal, detector fetal e tecnologias portáteis, com suporte técnico e orientação especializada para clínicas, hospitais e programas públicos de saúde. Fale com nossa equipe e leve mais precisão, acolhimento e prevenção para a sua rotina obstétrica.
Entre em contato com nossa equipe ou acesse nossa loja e conheça os produtos!
