Devido às particularidades fisiológicas das crianças, como o metabolismo acelerado, a imaturidade de órgãos e a maior sensibilidade, a anestesia pediátrica apresenta desafios únicos. Essas características tornam o monitoramento contínuo essencial para garantir a segurança e eficácia dos procedimentos anestésicos.
Além dos métodos tradicionais de monitoramento hemodinâmico e ventilatório, tecnologias emergentes, como o Monitor de Função Cerebral, estão revolucionando a anestesiologia. São inovações que proporcionam, de forma mais clara, uma visão do nível de sedação e da atividade cerebral dos pacientes.
Este artigo explora a importância de um monitoramento adequado e mostra como o Monitor de Função Cerebral pode aprimorar significativamente o cuidado anestésico em crianças, de forma a reduzir riscos e trazer melhores soluções clínicas. Saiba mais!
Qual a importância da avaliação pré-anestésica?
A avaliação pré-anestésica permite a identificação precoce de fatores de risco e a preparação de um plano anestésico personalizado. A fisiologia infantil se difere significativamente dos adultos, o que torna esse processo ainda mais importante.
É uma etapa que envolve uma análise minuciosa de vários aspectos do paciente, como:
- Histórico médico: identificar comorbidades (doenças cardíacas, pulmonares, neurológicas) é essencial para adaptar o manejo anestésico.
- Histórico anestésico: a verificação de eventos adversos anteriores, como reações alérgicas ou dificuldades na intubação.
- Idade e peso: crianças de diferentes faixas etárias apresentam respostas variadas aos anestésicos, devido ao metabolismo imaturo e características fisiológicas em desenvolvimento.
Com base nas informações colhidas, o anestesiologista pode ajustar os tipos de anestésicos, a dosagem e as técnicas que serão utilizadas, como a intubação ou ventilação assistida. Isso reduz a margem de erro e melhora o controle intraoperatório.
Comunicação com os responsáveis
Outro ponto crucial da avaliação pré-anestésica é a comunicação clara com os pais ou responsáveis. Explicar os riscos, procedimentos e expectativas ajuda a diminuir a ansiedade familiar e a garantir a adesão ao tratamento pós-operatório, além de coletar informações adicionais relevantes sobre o comportamento da criança ou histórico médico familiar.
A importância do monitoramento na anestesia pediátrica
O risco de complicações durante a anestesia pediátrica é maior devido às diferenças na anatomia e fisiologia infantil, como maior variabilidade na resposta aos anestésicos.
Alterações no débito cardíaco, frequência respiratória e metabolismo de fármacos são comuns de acontecer. Por isso, falhas no monitoramento podem resultar em hipoxemia, arritmias, ou mesmo lesões neurológicas.
A precisão no monitoramento é fundamental para evitar complicações graves e assegurar que a profundidade anestésica esteja adequada ao procedimento. Um monitoramento contínuo e detalhado permite ao anestesiologista reagir rapidamente a alterações hemodinâmicas e ventilatórias, minimizando os riscos para o paciente.
Tecnologias emergentes no monitoramento da anestesia
O Monitor de Função Cerebral é uma tecnologia que tem ganhado destaque na anestesia pediátrica. É um dispositivo que tem a capacidade de fornecer dados objetivos sobre o nível de consciência do paciente durante o procedimento cirúrgico.
Esse monitor utiliza eletroencefalograma (EEG) para medir e interpretar a atividade elétrica do cérebro. Ele analisa a profundidade da anestesia em tempo real, ajudando o anestesiologista a ajustar a dosagem dos fármacos para garantir que o paciente esteja adequadamente sedado, sem risco de sobredosagem ou subdosagem.
O dispositivo capta os sinais elétricos cerebrais por meio de eletrodos. Esses sinais são convertidos em índices numéricos que indicam o nível de sedação e a resposta cerebral aos anestésicos. Com isso, o Monitor de Função Cerebral permite uma avaliação precisa do estado de consciência, facilitando a tomada de decisões intraoperatórias.
Benefícios do Monitor de Função Cerebral na prática clínica
A utilização do Monitor de Função Cerebral na prática clínica oferece diversos benefícios que impactam diretamente a segurança e a qualidade do cuidado anestésico. Destacados os principais ganhos clínicos:
1. Redução das complicações associadas à profundidade inadequada da anestesia
Uma das maiores preocupações em anestesia pediátrica é a dificuldade de ajustar a profundidade anestésica de maneira precisa. Se o paciente for exposto a uma anestesia superficial, pode ocorrer o despertar intraoperatório, um evento traumático e perigoso.
Por outro lado, a anestesia profunda em excesso pode resultar em depressão respiratória e cardiovascular, além de complicações no pós-operatório. O Monitor de Função Cerebral reduz esses riscos ao fornecer informações objetivas e em tempo real sobre o nível de sedação, permitindo ajustes mais finos e imediatos nas dosagens anestésicas.
2. Proporciona uma visão mais clara sobre o estado consciente do paciente durante procedimentos cirúrgicos
Um dos grandes diferenciais do Monitor de Função Cerebral é a sua capacidade de monitorar diretamente a atividade cerebral do paciente, gerando um índice que reflete o nível de consciência. Isso é particularmente útil em pediatria, onde as respostas anestésicas são mais imprevisíveis.
A monitorização do estado consciente durante a cirurgia garante que o paciente permaneça adequadamente sedado, evitando tanto a subdosagem quanto a sobredosagem, o que otimiza o cuidado intraoperatório.
3. Maior precisão na dosagem de anestésicos
O Monitor de Função Cerebral permite que o anestesiologista ajuste a dosagem dos anestésicos com maior precisão, levando em consideração as variações individuais na resposta cerebral.
Essa precisão reduz o uso excessivo de fármacos, o que diminui o tempo de recuperação do paciente, além de minimizar os efeitos colaterais relacionados à anestesia prolongada, como náuseas, vômitos e hipotensão.
4. Melhora nos desfechos pós-operatórios
Com a dosagem de anestésicos mais controlada, o paciente tende a apresentar uma recuperação mais rápida e segura no período pós-operatório.
O monitor ajuda a evitar tanto a ressurgência anestésica tardia quanto a ocorrência de estados de hiperexcitação, o que proporciona uma recuperação mais estável, com menores complicações e um retorno mais eficiente à consciência plena.
5. Facilita o treinamento e o desenvolvimento de protocolos clínicos
O uso do monitor também tem valor educacional, permitindo que médicos e enfermeiros analisem as respostas cerebrais às diferentes estratégias anestésicas. Isso facilita a criação de protocolos mais precisos para diferentes tipos de cirurgia e condições clínicas.
A análise dos dados obtidos em tempo real pode ser utilizada para melhorar a formação dos profissionais de saúde, além de orientar pesquisas sobre novas abordagens anestésicas.
6. Aumento da segurança do paciente
Por fornecer informações contínuas e em tempo real sobre o nível de sedação e a resposta cerebral, o Monitor de Função Cerebral aumenta consideravelmente a segurança durante os procedimentos cirúrgicos. A capacidade de detectar alterações súbitas na profundidade anestésica possibilita intervenções mais rápidas e eficazes, reduzindo o risco de complicações graves.
O SEDLINE, um monitor derivado do eletroencefalograma (EEG), é um exemplo de dispositivo que revolucionou a avaliação do grau de sedação e hipnose em anestesias gerais.
Na base do SEDLINE temos o PSI (Patient State Index), um parâmetro extremamente importante que traduz a atividade cerebral em uma escala compreensível.
Além do PSI, o monitor conta também com um conjunto de outros indicadores importantes, como o SR (Suppression Ratio), matriz espectral (DAS), assimetria da atividade cerebral, SEF (frequência de borda espectral) e eletromiografia (EMG).
Saiba mais: baixe o Guia básico do Sedline e o Guia Avançado e veja como elevar o padrão da monitorização anestésica.
Implementação prática do Monitor de Função Cerebral na anestesia pediátrica
A adoção do Monitor de Função Cerebral na anestesia pediátrica requer a implementação de protocolos específicos, adaptados para as características dos pacientes jovens.
É essencial que a equipe clínica seja treinada para entender as variações nos índices do monitor, além de ser capacitada para interpretar os dados de forma rápida e eficaz.
A seguir estão os principais aspectos que devem ser cobertos no treinamento:
Familiarização com o funcionamento do monitor
A equipe precisa aprender a instalar o monitor corretamente, garantindo que os eletrodos sejam posicionados de forma adequada no paciente para captar os sinais cerebrais com precisão. Os profissionais devem saber ligar, calibrar e interpretar as leituras do monitor, além de solucionar problemas técnicos que possam surgir durante o uso.
Interpretação dos dados gerados pelo monitor
A equipe precisa interpretar corretamente os valores gerados pelo monitor, entendendo o que cada índice representa em termos de sedação e profundidade anestésica. Em situações onde há mudanças nos níveis de consciência, os profissionais devem estar aptos a identificar padrões que possam indicar anestesia inadequada, permitindo ajustes rápidos nas dosagens.
Integração dos dados do monitor com outros parâmetros clínicos
O monitor deve ser utilizado em conjunto com outros sistemas de monitoramento, como controle da ventilação, oximetria de pulso e monitorização hemodinâmica. A equipe deve ser capaz de integrar os dados fornecidos pelo monitor com outros parâmetros fisiológicos, garantindo uma visão abrangente do estado do paciente.
Simulações práticas
Simulações de diferentes tipos de procedimentos cirúrgicos pediátricos, com variações na resposta anestésica, ajudam os profissionais a reagir de forma eficiente em situações reais. A equipe deve passar por simulações onde problemas técnicos ou falhas no monitor são simulados, garantindo que estejam preparados para lidar com essas situações.
Treinamento contínuo e atualizações
Sessões de reciclagem são importantes para que a equipe se mantenha atualizada em relação a novas funcionalidades do monitor e mudanças nas diretrizes clínicas. Sempre que houver uma atualização no software ou hardware do monitor, a equipe deve passar por treinamentos para se familiarizar com as novas características do dispositivo.
Treinamento multidisciplinar
Além dos anestesiologistas, é importante que outros membros da equipe multidisciplinar que interagem com o paciente durante o procedimento também estejam treinados, como enfermeiros, cirurgiões e demais médicos.
Como vimos, aprimorar o monitoramento na anestesia pediátrica é crucial para garantir a segurança e eficácia dos procedimentos cirúrgicos. A introdução de tecnologias como o Monitor de Função Cerebral oferece uma nova camada de segurança ao permitir uma avaliação precisa da profundidade anestésica em crianças.
Conheça o SEDLINE e os benefícios que ele pode trazer à anestesia pediátrica. Este monitor está disponível na MA Hospitalar, fale conosco e peça o seu orçamento!
O DINAMAP é uma ferramenta exclusiva da GE Healthcare, presente nas linhas de monitores.
Se trata de um algoritmo que determina a PAM a partir do envelope oscilométrico, que se refere às pulsações coletadas durante uma determinação.
É a pulsação de maior amplitude registrada durante a determinação. Esta medida é baseada no conhecimento do comportamento da artéria sob um manguito insuflado e é utilizada por todos os fabricantes de dispositivos oscilométricos.
O que é PAM?
A pressão arterial média (PAM) é um termo utilizado para descrever a pressão média exercida pelo sangue nas paredes das artérias durante um ciclo cardíaco.
É uma medida importante para avaliar a saúde cardiovascular de uma pessoa e pode fornecer informações valiosas sobre o funcionamento do coração e dos vasos sanguíneos.
Como é calculada a Pressão Arterial Média?
A pressão arterial média é calculada a partir das medidas da pressão sistólica e diastólica.
A pressão sistólica é a pressão máxima exercida pelo sangue nas artérias quando o coração está se contraindo, enquanto a pressão diastólica é a pressão mínima quando o coração está relaxado entre as contrações.
A fórmula para calcular a PAM é: PAM = pressão diastólica + 1/3 (pressão sistólica – pressão diastólica).
Qual é a importância da Pressão Arterial Média?
A pressão arterial média é uma medida importante para avaliar a saúde cardiovascular de uma pessoa, pois reflete a pressão média exercida pelo sangue nas artérias ao longo do tempo.
Uma PAM elevada pode indicar uma maior carga de trabalho para o coração e os vasos sanguíneos, aumentando o risco de doenças cardiovasculares, como hipertensão, doença arterial coronariana e acidente vascular cerebral.
Como a Pressão Arterial Média é afetada?
A pressão arterial média pode ser afetada por diversos fatores, incluindo idade, sexo, estilo de vida, dieta, exercícios físicos, estresse, uso de medicamentos e condições médicas subjacentes.
Por exemplo, o envelhecimento está associado a um aumento da rigidez das artérias, o que pode levar a uma elevação da PAM.
Da mesma forma, o consumo excessivo de sal na dieta pode aumentar a pressão arterial, afetando a PAM.
Como a ferramenta DINAMAP pode ajudar?
A Pressão Arterial Sistólica (PAS) e a Pressão Arterial Diastólica (PAD) são então determinadas a partir da PAM e do envelope.
As medições DINAMAP são validadas em relação a uma referência intra-arterial. Um estudo independente de três dispositivos oscilométricos demonstrou que todos os três mediram com precisão a PAM quando comparados com uma referência intra-arterial.

PAM CALCULADO A PAM é frequentemente calculada a partir de uma fórmula que é frequentemente conhecida como “regra dos 2/3”.
Foi desenvolvido para permitir o cálculo de uma estimativa da PAM a partir de determinações auscultatórias manuais. Esta fórmula é uma aproximação da PAM que se baseia em suposições sobre a forma do pulso da PA.
Mudanças individuais na forma do pulso afetam a precisão dessa fórmula.
Várias referências esclarecem o problema do uso desta fórmula para MAP. Conclusão: O método de calculo da PAM não pode ser utilizado como comparativo ao método oscilométrico pois existem diferenças nos comportamentos e resultados.
Você sabe quais equipamentos GE Healthcare que possuem o DINAMAP?
A ferramenta DINAMAP, que auxilia todos os profissionais de saúde em um atendimento mais dinâmico e preciso, se encontra em todas as linhas de monitores da GE Healthcare, desde nossa linha de entrada a mais premium. Veja alguns de nossos modelos.
- Conheça também o módulo de transmissão neuromuscular (TNM)!
Vantagens na monitorização da GE Healthcare
Melhore os resultados clínicos com excelência de monitoramento de paciente para suportar suas decisões de tratamento.
Evite escalonamento de tratamento desnecessário com percepções de paciente completas e algoritmos avançados que detectam deterioração de paciente mais cedo.
Apoie suas decisões clínicas com o hardware, software, algoritmos, parâmetros e consumíveis de monitoramento de paciente mais confiáveis da indústria.
Suporte qualidade de tratamento com configurações de alarme otimizadas, bem como algoritmos avançados que melhoram a vigilância, reduzem a fadiga de alarme, melhoram o fluxo de trabalho e criam um espaço de cura mais silencioso para os pacientes e suas famílias.
Entre em contato com a MA Hospitalar
Há mais de 20 anos, oferecemos soluções avançadas e de qualidade para os melhores hospitais e clínicas do Brasil, em busca dos melhores desfechos para a prática clínica.
Fale com a MA Hospitalar para mais informações sobre os monitores da GE Healthcare!
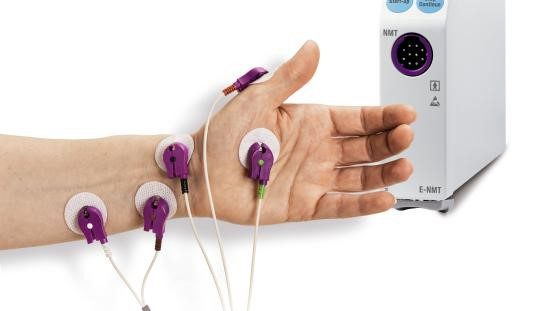
O módulo de transmissão neuromuscular (TNM) da GE Healthcare é utilizado para avaliar o bloqueio neuromuscular no paciente através da administração de bloqueadores neuromusculares durante o procedimento cirúrgico.
O módulo de TNM proporciona impulsos de estimulação elétrica de um nervo periférico e mede sua resposta neuromuscular a este estímulo.
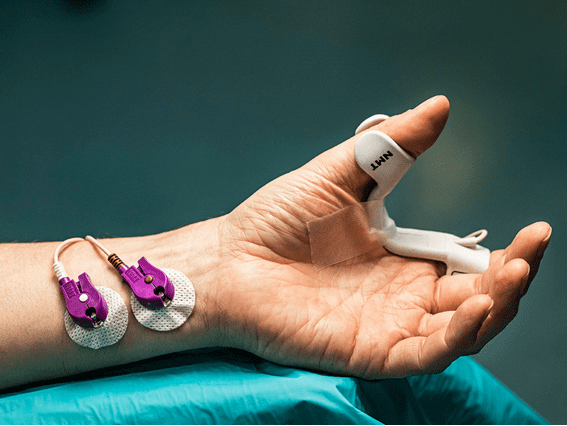
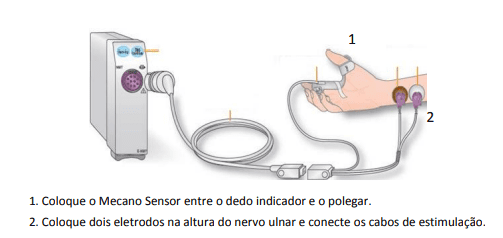
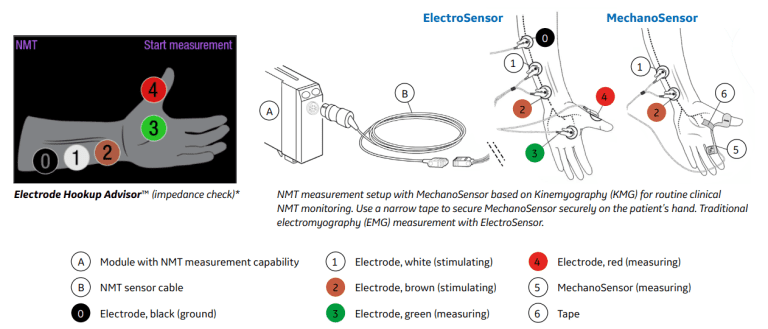
A linha de acessórios TNM GE Healthcare inclui eletrossensores (Figura 1) e mecanossensores (Figura 2) para adultos e para crianças entre 5 e 40 Kg.
O mecanossensor mede o movimento do polegar utilizando um sensor piezoelétrico, que converte o movimento físico em um sinal elétrico e quantifica a resposta mecânica gerada.
Já o eletrossensor mede diretamente a atividade elétrica do músculo com eletrodos, quantificando a resposta à estimulação nervosa. O eletrossensor pode ser utilizado na mão ou no pé do paciente, tanto em pacientes adultos como pediátricos.
Por que utilizar um módulo de transmissão neuromuscular durante o procedimento cirúrgico?
Durante alguns procedimentos cirúrgicos, agentes bloqueadores neuromusculares podem ser utilizados com o objetivo de facilitar a intubação e garantir condições ideais para a cirurgia.
No entanto, o uso desses fármacos pode elevar o risco de efeitos adversos pós-operatórios.
A paralisia residual é uma grande preocupação, pois aumenta a morbidade e mortalidade pós-operatória, o tempo de internação e ainda aumenta os custos concomitantes a essas complicações.1, 2, 3, 4 e 5
Durante todo o procedimento anestésico, o médico deve avaliar continuamente a função neuromuscular do paciente.
Apesar de existirem métodos mais convencionais para avaliar a função neuromuscular em pacientes sob efeito de anestésico, como a capacidade de levantar a cabeça, aperto de mão firme ou ventilação minuto suficiente, há uma grande evidência científica mostrando a superioridade e benefícios do uso da avaliação clínica associada à monitorização neuromuscular quantitativa.
Os monitores de transmissão neuromuscular fornecem medições numéricas de forma automática, indicando a resposta muscular a um estímulo e o nível associado de bloqueio neuromuscular.
Tecnologia que até pouco tempo estava distante, mas que está cada vez mais presente e disponível dentro dos ambientes cirúrgicos.
Portanto, de acordo com Duţu et al. (2019), o uso da monitorização neuromuscular como guia na reversão de agentes bloqueadores ajuda a evitar o bloqueio neuromuscular residual, trazendo mais segurança para o paciente.
- Medição automatizada
- Maior adequação das doses de relaxantes neuromusculares
- Recuperação otimizada
- Maior segurança do paciente diminuindo riscos de complicações
- Orientação quanto ao momento da extubação
- Informação integrada no monitor
Como essa medição é realizada?
Através de um eletrodo e uma estimulação no nervo ulnar ou nervo plantar medial, uma resposta imediata será gerada no monitor. Dessa forma, é possível avaliar a profundidade do bloqueio neuromuscular.
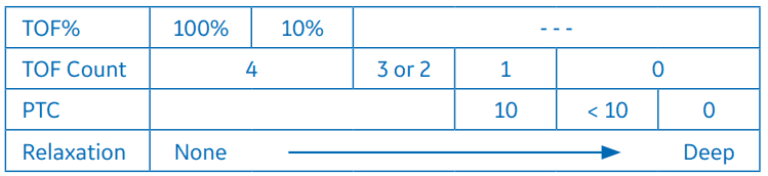
O padrão de monitorização é uma sequência de quatro estímulos, também chamado de Train-of-four (TOF). A estimulação TOF permite a contagem do número de contrações musculares provocadas e o cálculo da proporção da quarta para a primeira resposta de contração.
Quando não são detectadas respostas para a estimulação TOF, a contagem pós-tetânica (CPT) é a única forma de medir o bloqueio neuromuscular.
É gerada uma estimulação tetânica (50 Hz) durante cinco segundos e são contadas as respostas pós-tetânicas para estímulo único. Quanto maior for a CPT (o número de respostas detectadas), mais rápido retornarão as respostas normais de TOF.
Na prática:
São necessários dois eletrodos para a estimulação elétrica de um nervo periférico (Figura 3). A resposta resultante pode ser medida com dois eletrodos e um mecanossensor, que mede os movimentos entre o polegar e o indicador, ou com um eletrossensor, que utiliza três eletrodos de registro.
O monitor procura a corrente de estímulo necessária para ativar todas as fibras dos músculos estimulados (registrados).
A pesquisa é iniciada com um estímulo de 10 mA e a resposta é medida. A corrente aumenta em incrementos de 5 mA até que o aumento da corrente deixe de aumentar a resposta.
Essa corrente máxima é, então, automaticamente aumentada em 15%, resultando em uma corrente supramáxima.
Se não for encontrada a corrente supramáxima ou se a resposta for muito fraca para a pesquisa de uma corrente supramáxima, a corrente será ajustada para 70 mA.
Modos de estimulação
- Train of four, TOF: Recomendado para a maioria dos casos. Também é a definição padrão.
- Estimulação por impulso duplo, DBS: Útil com a utilização do mecanossensor. Permite uma melhor observação visual da diminuição nas respostas.
- Contagem pós-tetânica, PTC: Utilizada para calcular o nível de relaxamento com estimulação tetânica.
- Estímulo único, EstÚni: O modo de estímulo único é prático quando se utilizam relaxantes despolarizantes: nesses casos, a TOF% não fornece informações adicionais sobre o estado do paciente.
Como interpretar os valores de TNM?
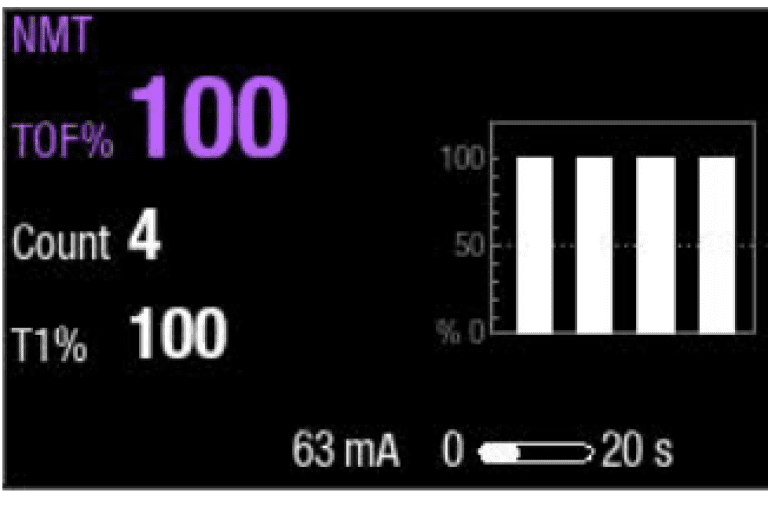
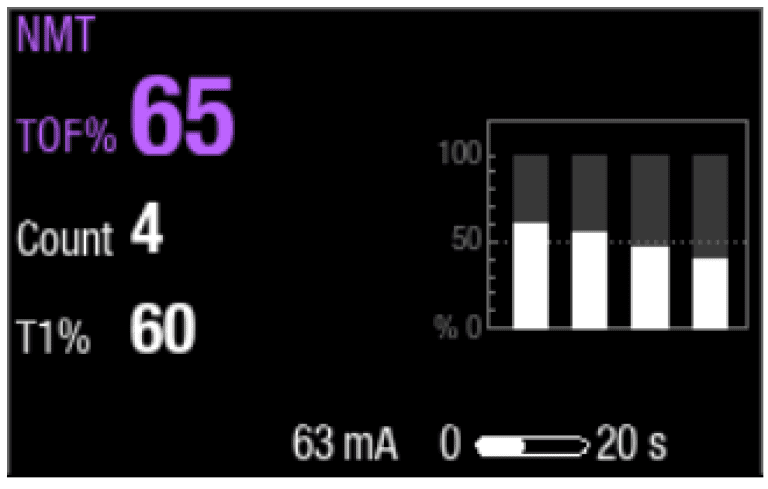
No modo de estímulo TOF, são emitidos 4 pulsos de estimulação em intervalos de 0,5 segundos. A resposta é medida após cada estímulo e calcula-se a relação da quarta com a primeira resposta da sequência TOF, o que resulta em TOF% (Figura 4).
Com o eletrossensor, é exibida a T1%. Se a referência for localizada com êxito, uma escala também será incluída.
Os marcadores da escala representam os valores de referência 0%, 30%, 60%, 90% e 120% (Figura 5).
Quando não há qualquer referência disponível, não é apresentado nenhum valor de T1% e as barras não são representadas em escala.
Quando o relaxamento se aprofunda, a TOF% desce até a quarta resposta desaparecer e não existir qualquer TOF% disponível.
O grau de bloqueio neuromuscular é, então, calculado a partir do número de respostas, a contagem, que representa o número de respostas detectadas para os quatro estímulos. Quanto menor for o número de respostas, mais profundo será o relaxamento.

Passo a passo do uso do TNM
Passo 1
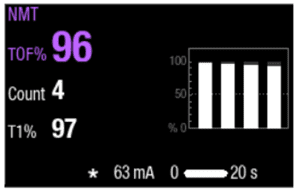
Coloque adequadamente o sensor de sua escolha (Figura 6). Pressione início da medição. O monitor iniciará a medição definindo automaticamente a corrente de estímulo e realizando uma medição de referência. Com o paciente não relaxado, TOF% é 100 (Figura 7).
Passo 2
Os relaxantes não despolarizantes causam um desaparecimento das respostas, indicado por um TOF% mais baixo e uma inclinação no gráfico de barras. Os relaxantes despolarizantes resultam em uma queda igual em todas as quatro respostas, sem desaparecimento.
Passo 3
O bloqueio neuromuscular pode ser utilizado para facilitar a intubação endotraqueal. O médico pode usar o tempo em que todas as respostas desaparecem (ou seja, a contagem TOF é 0) como um guia para determinar quando intubar.

Passo 4
Durante a cirurgia e em cuidados intensivos, a contagem TOF (Count) é usada para manter um nível ideal constante de bloqueio neuromuscular. Quando a contagem TOF excede um nível definido pelo usuário, o monitor GE exibirá uma mensagem de “Bloco de recuperação”.

Passo 5
Com base no tipo de agente de reversão que deseja utilizar, você pode cronometrar a administração usando TOF% e contagem de contrações. Para uma extubação segura, o TOF% deve ser superior a 90.7
Onde encontrar TNM nos monitores da GE Healthcare?
É possível realizar a monitorização da Transmissão Neuromuscular em todos os monitores da GE Healthcare (B105, B125 e B155 a partir da versão 3 e B450, B650 e B850) através do módulo E-NMT.

Fale conosco para saber mais
NA MA Hospitalar, trabalhamos com diversos modelos de monitores e aparelhos de anestesia da GE Healthcare. Nossas soluções ainda contam com outras funções valiosas, como o oxicardiorrespirograma e o monitoramento de gases.
Entre em contato com a MA Hospitalar e adquira o seu!
Referências
- 1. Herbstreit F, Peters J, Eikermann M. Impaired upper airway integrity by residual neuromuscular blockade: increased airway collapsibility and blunted genioglossus muscle activity in response to negative pharyngeal pressure. Anesthesiology 2009;110:1253-60.
- 2. Eikermann M, Groeben H, Husing J, Peters J. Accelerometry of adductor pollicis muscle predicts recovery of respiratory function from neuromuscular blockade. Anesthesiology 2003;98:1333-7.
- 3. Eriksson LI, Sato M, Severinghaus JW. Effect of a vecuronium-induced partial neuromuscular block on hypoxic ventilatory response. Anesthesiology 1993;78:693-9.
- 4. Murphy GS, Szokol JW, Marymont JH, Greenberg SB, Avram MJ, Vender JS. Residual neuromuscular blockade and critical respiratory events in the postanesthesia care unit. Anesth Analg 2008;107:130-7.
- 5. Berg H, Roed J, Viby-Mogensen J, Mortensen CR, Engbaek J, Skovgaard LT, Krintel JJ. Residual neuromuscular block is a risk factor for postoperative pulmonary complications. A prospective, randomised, and blinded study of postoperative pulmonary complications after atracurium, vecuronium and pancuronium. Acta Anaesthesiol Scand 1997;41:1095-103.
- 6. Duţu M, Ivaşcu R, Tudorache O, et al. Neuromuscular monitoring: an update. Rom J Anaesth Intensive Care. 2018;25(1):55–60.
- 7. Naguib M, Brull SJ, Kopman AF, et al. Consensus Statement on Perioperative Use of Neuromuscular Monitoring. Anesth Analg 2018; 127:71-80.
Conheça também nossa linha de aparelhos de anestesia e suas funções, como o Modo PSV Pro!
