A pandemia da Covid-19 trouxe à tona algo antes restrito a centros cirúrgicos, UTIs ou pronto-atendimentos.
Nunca se discutiu tanto sobre intubação, como nos últimos anos.
Medicações como sedativos e bloqueadores já são assuntos conhecidos por grande parte da população.
Na publicação IOT você sabe o que é? em nosso blog, está bem explicada qual a sua indicação!
Mas o que iremos abordar agora é como podemos proteger a via aérea do paciente, assim como a equipe de atendimento local.
E COMO FICA A FILTRAÇÃO, AQUECIMENTO E UMIDIFICAÇÃO DO SISTEMA RESPIRATÓRIO?
Quando a intubação orotraqueal é necessária, durante o suporte ventilatório, os mecanismos fisiológicos de aquecimento e umidificação do ar inspirado são suprimidos.
Estas funções, em situações de normalidade são exercidas pelo nariz e faringe (via aérea superior) principalmente, estendendo-se até aproximadamente o final da traqueia.
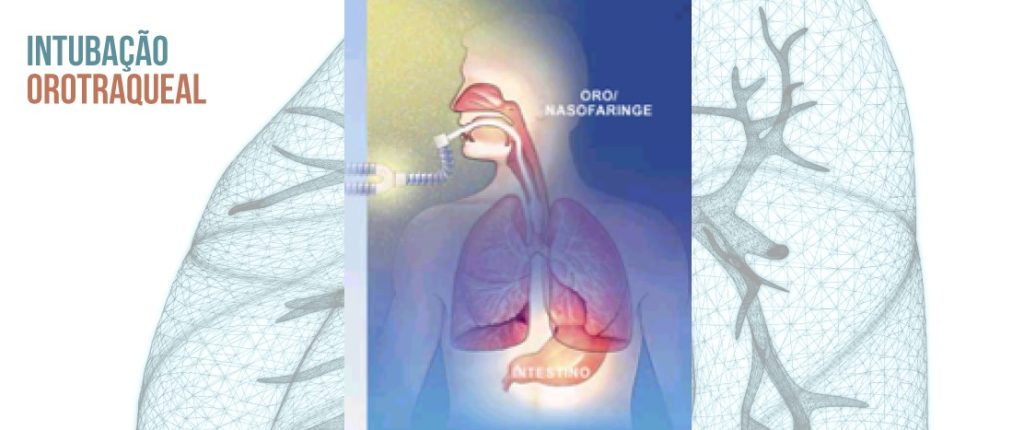
Então, o condicionamento dos gases inspirados é imprescindível, com o objetivo de proporcionar conteúdo de água e calor similar ao usualmente proporcionado pelas vias aéreas superiores.
De maneira artificial as tarefas de umidificação e aquecimento também podem ser realizadas por meio de trocadores de calor e umidade passivos (HME — Heat and Moisture Exchangers)1,5. Além destas funções, esses dispositivos funcionam como filtros de partículas, viral e bacteriano.
POR QUE UTILIZAR?
O uso de dispositivos passivos que proporcionam calor e umidade previnem hipotermia, lesão epitelial, por lesão do tecido ciliar (tecido que recobre a nasofaringe, responsável pela compactação das partículas de “sujeira”), espessamento do muco, broncoespasmos, obstrução da via aérea, e em casos piores, oclusão do tubo traqueal2,3.
Estas complicações podem levar a uma piora do estado de saúde do paciente, ou até mesmo eventos adversos.
COMO FUNCIONA
Os filtros contém uma membrana denominada higroscópica, que é constituída de camadas de material com baixa condutividade térmica (papel ou espuma), impregnada ou não com sais higroscópicos (usualmente cloreto de cálcio ou lítio) e à medida que o paciente exala ar quente e úmido, a membrana higroscópica do HME captura calor e umidade em forma de condensação.
Quando o paciente inala, o HME devolve calor e a umidade do gás inspirado à medida que a condensação se evapora para formar gás de água.
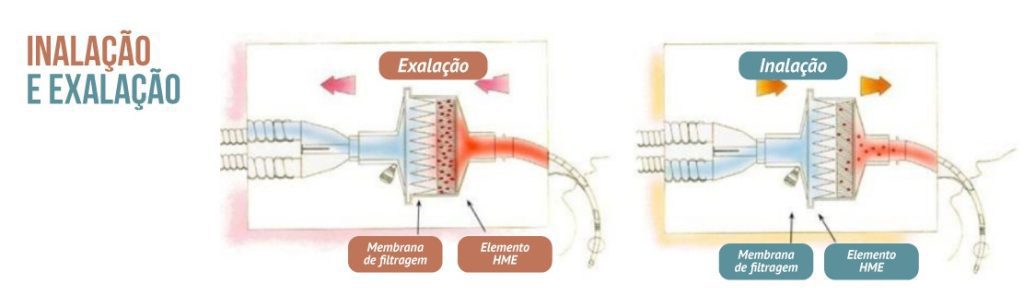
Por isso é denominado passivo — não há necessidade de fonte de energia para o aquecimento e nem a adição de água. O calor e umidade gerados pelo organismo, que irão proporcionar a umidificação e aquecimento do ar que está vindo do ventilador mecânico ou máquina de anestesia, inalado pelo paciente.
Por isso, também, a importância da manutenção da temperatura corporal adequada do paciente durante os procedimentos cirúrgicos, nas UTI e pronto atendimentos.
Mas se retém umidade, essa água pode passar para o lado da traqueia e ir para o interior dos equipamentos, ou ficar acumulada e atrapalhar a ventilação do paciente?
A resposta é NÃO!
Após a membrana higroscópica, há outra filtrante eletrostática totalmente hidrofóbica eliminando a probabilidade da passagem de condensado para o circuito.
COMO AVALIAR A EFICÁCIA DE UM FILTRO HME
Para se obter uma melhor umidificação sem oferecer riscos aos pacientes, é recomendado pela American National Standards Institute e American Association for Respiratory Care (AARC) umidade absoluta ≥ 30 mg H2O/L fornecidos pelos dispositivos HME3.
Com isso, um dos requisitos para se avaliar a eficiência de um dispositivo passivo, está de acordo com a capacidade de retorno da umidade que este oferece.
Em um estudo em que se avaliou 48 dispositivos, foram comparados os dados do fabricante com os dados obtidos de acordo com os testes baseados no ISO 9360. O filtro Higrobac S apresentou o valor de umidade absoluta acima do recomendado, isto é 31,2±0,24.
Outro estudo que analisou 8 diferentes filtros, os níveis de umidade e temperatura foram medidos durante a situação controle (nenhum HME) e com os diferentes HMEs quando, volume corrente, frequência respiratória e fluxo foram variados.
A recuperação da umidade absoluta da expiração durante a próxima inspiração (% RAH) foi calculada. A % RAH aumentou com o uso do HME comparado ao controle. O Hygrobac S apresentou o melhor resultado comparado com os outros dispositivos6.
Nesse mesmo estudo verificou-se que o aumento do EtCo2 (fração expirada final de dióxido de carbono) foi proporcional ao aumento do espaço morto dos HME.
FILTRAÇÃO ELETROSTÁTICA
Já falamos da importância do aquecimento e retorno de umidificação e quais os níveis adequados de desempenho, mas e a filtração? Como ela ocorre e o que devemos analisar para adquirir um dispositivo seguro?
A membrana hidrofóbica de polipropileno passa por um campo de energia elétrica durante sua fabricação, por isso o nome Eletrostática.
Essa camada de fibras aleatórias captará as partículas através de cargas de energia, e o quanto de cargas retidas e seus diâmetros, que um bom filtro é capaz de reter, é a chave para o sucesso de proteção do paciente e sua equipe.
EFICIÊNCIA DE FILTRAÇÃO BACTERIANA E VIRAL
A eficiência de filtração é sempre avaliada para bactérias e vírus. Estes testes devem ser certificados por laboratórios independentes, e proporcionar ao usuário a comprovação destes resultados.
Segue como devemos ler estes dados:
BFE (eficiência de filtração bacteriana) / VFE (eficiência de filtração viral)
- BFE= 99% = passagem de 1 micro-organismo cada 100
- BFE= 99.9% = passagem de 1 micro-organismo cada 1,000
- BFE= 99.99% = passagem de 1 micro-organismo cada 10,000
- BFE= 99.999% = passagem de 1 micro-organismo cada 100,000
- BFE= 99.9999% = passagem de 1 micro-organismo cada 1,000,000
Podemos então entender que quanto mais “9” depois da vírgula, mais eficaz o filtro!
O Higrobac S apresenta teste de eficiência comprovado pelo laboratório Nelson7. A capacidade de filtração encontrada foi de 0,02 micras. Assim patógenos como Ortomixovirus – H1N1, Pneumocytis, Mycobacterium tuberculosis e Virus da Hepatite B, são retidos com eficiência na membrana do Higrobac S.
CHECKLIST
Agora podemos ver que filtros HME não são todos iguais, e exigir as evidências de desempenho é parte importantíssima para a decisão do melhor produto!
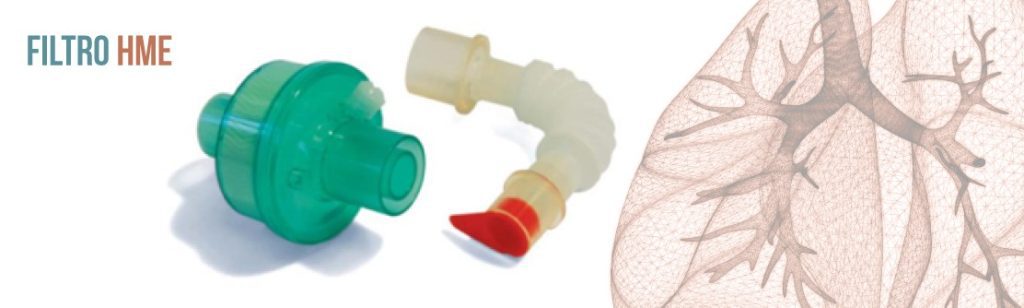
O filtro Higrobac S tem sua eficiência comprovada através de estudos independentes — e publicados nas revistas internacionais de maior renome. Com um portfólio que atende desde pacientes neonatais até adultos, proporciona a segurança que seu paciente e equipe buscam.
Exigir evidências como laudos da capacidade de filtração é um passo importante para a seleção adequada de um dispositivo tão importante.
Conheça também os nossos modelos de filtros. Entre em contato com a MA Hospitalar!
REFERÊNCIAS
1. AMIB. Diretrizes Brasileiras de Ventilação Mecânica -2013.
2. Chandler, M. Measurement of heat and moisture exchanger efficiency. Anaesthesia 2013, 68, 953-960.
3. Restrepo et al. Humidification During Invasive and Noninvasive Mechanical Ventilation: 2012. AARC Clinical Practice Guideline. Respir Care 2012; 57 (5): 782-788.
4. Lellouche at al. Humidification Performance of 48 Passive Airway Humidifiers: Comparison with Manufacturer Data. Chest 2009; 135 (2) 276-286.
5. Lucato et al. Evaluating Humidity Recovery Efficiency of currently Available Heat and Moisture Exchangers: A Respiratory System Model Study. Clinics 2009; 64 (6):585-90.
6. Lucato et al. Evaluation of Resistence in 8 Different Heat-and- Moisture Exchangers: Effects of Saturation an Flow Rate/Profile. Respir Care 2005; 50 (5): 636-643.
7. Nelson Laboratories, Salt Lake City, UT, USA.

